গেঁটেবাত
| গেঁটেবাত | |
|---|---|
| প্রতিশব্দ | পোডাগ্রা |
 | |
| বিশেষত্ব | বাত রোগ |
| লক্ষণ | Joint pain, swelling, and redness |
| পার্থক্যমূলক রোগনির্ণয় | Joint infection, reactive arthritis, pseudogout, others[১] |
| ঔষধ | NSAIDs, steroids, colchicine, allopurinol |
| সংঘটনের হার | ১-২% (উন্নত বিশ্ব) |
গেঁটে বাত বা গাউট (ইংরেজি: Gout) হচ্ছে একটি প্রদাহজনিত রোগ; এতে সাইনোভিয়াল অস্থিসন্ধি ও এর আশেপাশের টিস্যুতে মনোসোডিয়াম ইউরেট মনোহাইড্রেট ক্রিস্টাল জমা হয়। সাধারণত মাত্র ১-২% লোক এই রোগে আক্রান্ত হয় তবে মহিলাদের তুলনায় পুরুষেরা ৫ গুণ বেশি আক্রান্ত হয়। এটি পুরুষ ও বৃদ্ধা মহিলাদের ক্ষেত্রে সবচেয়ে লক্ষণীয় প্রদাহজনিত আর্থ্রাইটিস। পুরুষরা সাধারণত ৩০ বছরের পর এবং মহিলারা মেনোপজ বা রজোনিবৃত্তির পরে বেশি আক্রান্ত হয়। বয়স বৃদ্ধি ও রক্তে ইউরিক এসিডের মাত্রা বৃদ্ধি পেলে এই রোগের ঝুঁকি বাড়ে। মহিলাদের তুলনায় পুরুষদের ইউরিক এসিডের মাত্রা বেশি থাকে তবে বয়স ও ওজন বাড়লে রক্তে ইউরিক এসিডও বাড়বে। কিছু এথনিক গ্রুপ যেমন মাউরি উপজাতি ও প্রশান্ত মহাসাগরীয় দ্বীপের জনগোষ্ঠীদের রক্তে ইউরিক এসিড একটু বেশি থাকে। রক্তে ইউরিক এসিডের পরিমাণ স্বাভাবিকের চেয়ে বেশি থাকলে তাকে হাইপারইউরিসেমিয়া বলে। রক্তে ইউরিক এসিডের স্বাভাবিক মাত্রা হলো পুরুষের ক্ষেত্রে ২.০-৭.০ mg/dL ও নারীদের ক্ষেত্রে ২.০-৬.০ mg/dL।
যদিও হাইপারইউরিসেমিয়ার ফলে উচ্চরক্তচাপ, ভাস্কুলার রোগ, বৃক্কীয় রোগ ও হৃদরোগের ঝুঁকি বাড়লেও খুব অল্পসংখ্যক লোকের ক্ষেত্রে গাউট করে। সাম্প্রতিককালে মানুষের আয়ু বৃদ্ধি পাওয়া ও মেটাবলিক সিনড্রোমে আক্রান্ত হবার হার বেড়ে যাওয়ার সাথে সমান্তরালভাবে গাউটে আক্রান্ত রোগীর সংখ্যাও বাড়ছে। [৪] ঐতিহাসিকভাবে এটাকে "রাজাদের রোগ" বা ধনীদের রোগ বলে।,[৫]
প্যাথফিজিওলজি
[সম্পাদনা]
মানব শরীরের মোট ইউরিক এসিডের একতৃতীয়াংশ আসে খাবারের মাধ্যমে এবং দুইতৃতীয়াংশ অভ্যন্তরীণ পিউরিন বিপাকের ফলে উৎপন্ন হয়।
ইউরিক এসিড সংশ্লেষণ
মানব শরীরে পিউরিন বিপাকের সর্বশেষ দুটি ধাপ হচ্ছে; হাইপোজ্যানথিন থেকে জ্যানথিন এবং পরবর্তীতে জ্যানথিন থেকে ইউরিক এসিড। এই দুটি বিক্রিয়ায় প্রভাবক হিসাবে কাজ করে জ্যানথিন অক্সিডেজ এনজাইম। মানব শরীরে ইউরিকেজ এনজাইম থাকে না।
ইউরিক এসিড নিষ্কাশন
কিডনির মাধ্যমে দুই-তৃতীয়াংশ এবং অন্ত্রের মাধ্যমে একতৃতীয়াংশ ইউরিক এসিড শরীর থেক বের হয়ে যায়। কিডনি দিয়ে নিষ্কাশন প্রক্রিয়া একটু জটিল। গ্লোমেরুলাসে পুরোপুরিভাবে ফিলটার হয় এবং নিকটবর্তী প্যাঁচানো নালিকায় ইউরেট ট্রান্সপোর্টার-১ এর মাধ্যমে ৯৮-১০০% পুনঃশোষণ হয়; অতঃপর দূরবর্তী প্যাঁচানো নালিকায় ৫০% নিঃসরণ হয়। স্বল্পমাত্রার অ্যাসপিরিন কিডনিতে ইউরিক এসিড নিষ্কাশনে বাধা দেয় এবং উচ্চমাত্রার অ্যাসপিরিনও পুনঃশোষণে বাধা দেয় ফলে রক্তে ইউরিক এসিডের মাত্রা অনেক বেড়ে যায়। ৯০ শতাংশ গাউট রোগীর ক্ষেত্রে ইউরিক এসিড নিষ্কাশনে সমস্যা থাকে, ১০ শতাংশ ক্ষেত্রে শরীরে বেশি তৈরি হয় এবং ১ শতাংশের কম ক্ষেত্রে পিউরিন বিপাকের জন্মগত ত্রুটি থাকে। সাম্প্রতিক গবেষণায় কিছু জিন শনাক্ত করা হয়েছে যারা গাউটের জন্য দায়ী এর মধ্যে সবচেয়ে গুরুত্বপূর্ণ হচ্ছে SLC2A9, এটি কিডনিতে ইউরেট নিষ্কাশন নিয়ন্ত্রণ করে।[৬]
কারণ
[সম্পাদনা]রক্তে ইউরিক এসিডের পরিমাণ বেড়ে যাওয়ায় অস্থিসন্ধিতে মনোসোডিয়াম ইউরেট মনোহাইড্রেট ক্রিস্টাল জমা হয়ে গাউট রোগ সৃষ্টি করে। হাইপারইউরিসেমিয়ার কারণ নিম্নরূপ:
বৃক্কীয় নিষ্কাশন কমে যাওয়া
★ বৃক্কীয় নালিকায় পুনঃশোষণ বৃদ্ধি।
★ রেনাল ফেইলিউর।
★ সীসা বিষক্রিয়া।
★ ল্যাকটিক এসিডোসিস।
★ অ্যালকোহল ( বিশেষত বিয়ার কারণ এতে গুয়ানোসিন নামক পিউরিন বেশি থাকে)।
★ হাইপারকিটোএসিডেমিয়া (ডায়াবেটিক কিটোএসিডোসিস, দীর্ঘক্ষণ অভুক্ত থাকা)।
★ ডায়াবেটিস ইনসিপিডাস(ভেসোপ্রেসিন রেজিস্টান্ট)।
★ ওষুধ:
- থিয়াজাইড ও লুপ ডাইউরেটিকস
- স্বল্পমাত্রার অ্যাসপিরিন
- সাইক্লোসপরিন
- পাইরাজিনামাইড
ইউরিক এসিড উৎপাদন বৃদ্ধি
★ মায়েলোপ্রলিফারেটিভ ও লিম্ফপ্রলিফারেটিভ ডিজিজ ( লিউকেমিয়া রোগে কেমোথেরাপি নেয়ার সময় ইউরিক এসিড লেভেল অনেক বেড়ে যায়।)"
★ সোরিয়াসিস।
★ বেশি ফ্রুক্টোজ গ্রহণ।
★ গ্লাইকোজেন স্টোরেজ ডিজিজ।
★ বংশগত রোগঃ লেস নাইহান সিনড্রোম( এক্স-লিংকড্ রিসেসিভ রোগ)।
★ ক্রনিক হিমোলাইটিক অ্যানিমিয়া।
★ কার্সিনোমা ও সারকোমা।
★ সাইটোটক্সিক ড্রাগস। [৭]
উপসর্গ
[সম্পাদনা]
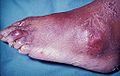
সাধারণত একটি জয়েন্টে তীব্র আর্থ্রাইটিস হয়; তবে একসাথে একাধিক জয়েন্ট আক্রান্ত হতে পারে। ৫০% ক্ষেত্রে এটি প্রথম মেটাটার্সোফ্যালাঞ্জিয়াল জয়েন্ট( পায়ের বৃদ্ধাঙ্গুলি) কে আক্রান্ত করে। অন্যান্য যেসব জয়েন্ট আক্রান্ত হয় তা হলো: পায়ের গোড়ালি, মধ্য পা, হাঁটু, কব্জিসন্ধি, কনুই, হাতের ছোট জয়েন্টগুলো। অক্ষীয় কঙ্কাল ও বড় প্রক্সিমাল জয়েন্টগুলো আক্রান্ত হবার ঘটনা বিরল। এটি হঠাৎ করে বাহ্যিক কোন কারণ ছাড়ায় হতে পারে এবং সাধারণত রাতে বেশি হয়। প্রধান উপসর্গসমুহ নিম্নরূপ: খুব দ্রুত ব্যথা শুরু হয়ে ২-৬ ঘণ্টার মধ্যে তীব্র আকার ধারণ করে; প্রায়শই ভোরবেলা রোগীর ঘুম ভেঙ্গে যায়। ব্যথা এতই তীব্র হয় যে রোগী পায়ে মোজা পরতেও পারেনা, আক্রান্ত জয়েন্ট বেশ ফুলে যায়, চামড়া চকচকে লাল হয়ে যায়। ৫-৬ দিন পর এমনিতেই ভালো হয়ে যায়। এর সাথে জ্বর ও অবসাদগ্রস্ততা থাকতে পারে। ব্যথা কমে গেলে আক্রান্ত স্থান চুলকায় ও চামড়া উঠে যেতে পারে। কেউ কেউ একবার আক্রান্ত হবার পর দ্বিতীয়বার আর আক্রান্ত হয় না; তবে অনেকেই কয়েক বছরের মধ্যে আবার আক্রান্ত হতে পারে। কেউ কেউ এক বছরের মধ্যে দ্বিতীয়বার আক্রান্ত হয়ে পড়ে তারা ক্রনিক গাউটে আক্রান্ত হতে পারে এতে করে জয়েন্ট ক্ষতিগ্রস্ত হবার আশঙ্কা আছে। জয়েন্ট ও এর আশেপাশের টিস্যুতে ক্রিস্টাল জমা হয়ে নডিউল বা দলা তৈরি করতে পারে যাকে টোফাস ( বহুবচনে টোফাই) বলে। টোফাসে ঘা হতে পারে, সংক্রমণ হতে পারে, প্রদাহ হয়ে পুঁজ বের হতে পারে। ক্রনিক রেনাল ফেইলিউর রোগীদের ক্ষেত্রে ১২ মাসের মধ্যে টোফাস হতে পারে। দীর্ঘদিন রক্তে ইউরিক এসিড লেভেল বেশি থাকলে কিডনিতে পাথর হতে পারে। [৮]
ল্যাব পরীক্ষা
[সম্পাদনা]

- সিরাম ইউরিক এসিড- সাধারণত বৃদ্ধি পাবে কিন্তু তা ডায়াগনোসিস নিশ্চিত করে না আবার স্বাভাবিক থাকলেও গাউট হয় নি বলা যাবে না কারণ ২৫% ক্ষেত্রে অ্যাকিউট ফেজে ইউরিক এসিড লেভেল কমে যেতে পারে।
- জয়েন্ট থেকে তরল বের করে পরীক্ষা করলে ইউরেট ক্রিস্টাল পাওয়া যাবে।
- ব্লাড গ্লুকোজ।
- লিপিড প্রোফাইল।
- এক্সরে- ক্রনিক গাউটে অস্থিক্ষয়ের চিহ্ন পাওয়া যায়(র্যাট বাইট বা ইঁদুরের কামড়ের মতো দেখতে)
এছাড়া অ্যাকিউট গাউটে ESR, CRP ও নিউট্রোফিল সংখ্যা বেড়ে যায়। [৯]
চিকিৎসা
[সম্পাদনা]চিকিৎসার প্রথম ধাপ হলো ব্যথা কমানো। এক্ষেত্রে NSAID যেমন ন্যাপ্রক্সেন, আইবুপ্রফেন, ইনডোমেথাসিন খুবই কার্যকর। আক্রান্ত জয়েন্টে বরফ লাগালে কিছুটা উপশম পাওয়া যায়। [১০] কোলচিসিন একটি কার্যকরী ঔষধ তবে এটি বমি ও ডায়রিয়া করতে পারে। কর্টিকোস্টেরয়েড জাতীয় ঔষধ রোগের তীব্রতা কমাতে খুব ফলপ্রসূ। এক্ষেত্রে আক্রান্ত জয়েন্টে কর্টিকোস্টেরয়েড ইনজেকশন দিলে খুব উপকার পাওয়া যায়। [১১]
চিকিৎসার দ্বিতীয় ধাপ হলো ইউরেট এর পরিমাণ নিয়ন্ত্রণে আনা; এক্ষত্রে জ্যানথিন অক্সিডেজ ইনহিবিটর যেমন অ্যালোপিউরিনল, ফেবুক্সোস্ট্যাট ইউরিক এসিডের মাত্রা নিয়ন্ত্রিত রাখতে ব্যবহার করা হয়। এসব ওষুধ শুরু করার পরপর গাউটের ব্যথা বাড়তে পারে। রোগীকে পূর্বেই এ ব্যাপারে সতর্ক ও আশ্বস্ত করা যেতে পারে। এক্ষেত্রে ওষুধ বন্ধ না রেখে খাওয়া চালিয়ে যাবার কথা বলা হয়। প্রতি বছর ইউরিক এসিড লেভেল মনিটর করার সুপারিশ করা হয়। অধিকাংশ রোগীর ক্ষেত্রে অনির্দিষ্টকালের জন্য ইউরেট কমানোর ঔষধ চালিয়ে যেতে হয়।
আরেকরকম ঔষধ হলো ইউরিকোসুরিক ড্রাগস যেমন প্রবেনিসিড অথবা সালফিপাইরাজোন, এগুলোও বেশ কার্যকর। কিডনি খারাপ থাকলে বা যাদের শরীরে ইউরিক এসিড বেশি তৈরি হয় তাদের ক্ষেত্রে এই ওষুধ নিষিদ্ধ কারণ এটি কিডনিতে পাথর করতে পারে।
পিগ্লোটিকেজ (একটি রিকম্বিনান্ট ইউরিকেজ) নামে আরেকটি ঔষধ আছে যেটি টোফাসযুক্ত গাউট সাধারণ চিকিৎসায় ভালো না হলে ব্যবহার করা হয় তবে এর একটি অসুবিধা হলো এটাতে অ্যানাফাইল্যাক্টিক রিয়াকশন হবার সম্ভাবনা অনেক বেশি।
ইন্টারলিউকিন-১ ইনহিবিটর: এনাকিনরা, ক্যানাকিনুম্যাব(মনোক্লোনাল এন্টিবডি), রিলোনাসেপ্ট ইত্যাদি ওষুধ যথেষ্ট কার্যকরী হলেও ইউএসএ খাদ্য ও ওষুধ প্রশাসন এখন পর্যন্ত এগুলো অনুমোদন করেনি। [১২] ইউরেট কমানোর ওষুধ নিম্নলিখিত ক্ষেত্রে দেয়া যেতে পারে:
- বারবার গাউট হলে।
- টোফাস তৈরি হলে।
- অস্থি অথবা জয়েন্ট ক্ষতিগ্রস্ত হবার চিহ্ন পাওয়া গেলে।
- কিডনির কার্যক্ষমতা কমে গেলে।
- নেফ্রলিথিয়াসিস বা কিডনিতে পাথর হলে।
- রক্তে ইউরিক এসিডের মাত্রা অনেক বেশি হলে।
প্রতিরোধ
[সম্পাদনা]ওজন কমাতে হবে তবে খাওয়া দাওয়া একদম ছেড়ে দিয়ে নয়। কম চর্বিযুক্ত খাবার খাওয়া উপকারী। অ্যালকোহল এড়িয়ে চলতে হবে। বেশি পিউরিন আছে এমন খাবার কম খাওয়া ভালো যেমনঃ বিভিন্ন ধরনের ডাল বিশেষ করে মসুর ডাল ও মটর ডাল। শিম, শিমের বিচি, বরবটি, মটরশুঁটি, কড়াইশুঁটি, পুঁইশাক, পালং শাক, অ্যাসপ্যারাগাস, ফুলকপি, মাশরুম, কচু, ইস্ট, লাল মাংস যেমন গরু, খাসি, ভেড়া, হরিণ, সব ধরনের হাঁসের মাংস যেমন- রাজহাঁস, জংলি হাঁস ও পাতিহাঁস; শূকর ও খরগোসের মাংস, বড় পাখির বা তুর্কি মোরগের মাংস, কবুতর ও তিতির পাখির মাংস। মগজ, কলিজা, বৃক্ক, যকৃৎ, অগ্ন্যাশয়, জিহ্বা, বিভিন্ন সামুদ্রিক মাছ ও মাছের ডিম, সামুদ্রিক খাবার, কাঁকড়া, চিংড়ি, শামুক ইত্যাদি। [১৩] উল্লেখ্য খাবার থেকে যে পিউরিন শরীরে ঢুকে তা মাত্র ১ mg/dL ইউরিক এসিড বাড়াতে পারে এবং খাবারের ব্যাপারে সংযমী হয়ে মাত্র ১৫% ইউরিক এসিড লেভেল নিয়ন্ত্রণে রাখা যায়। তাই খাবারের ব্যাপারে অত্যধিক সংযমী হবার প্রয়োজন নাই। ফলমূল, অন্যান্য শাকসবজি প্রচুর খেতে হবে। ভিটামিন সি সমৃদ্ধ খাবার যেমন পেয়ারা, বাতাবী লেবু, কামরাঙা, কমলা, আমড়া, বাঁধাকপি, টমেটো, আনারস, কাঁচা মরিচ, আমলকী, তাজা শাকসবজি ইত্যাদি প্রচুর খেতে হবে। এছাড়া কম পিউরিন সমৃদ্ধ আরো খাবারের মধ্যে আছে দুধ ও দুগ্ধজাত খাদ্য (দৈ, ঘি, মাখন), ডিম, চীনাবাদাম, লেটুস, পাস্তা, সাগু, ময়দা ইত্যাদি। প্রচুর পরিমাণে পানি পান করতে হবে যেন প্রতিদিন ২ লিটার বা তার বেশি প্রস্রাব হয় এতে অতিরিক্ত ইউরিক এসিড শরীর থেকে বের হয়ে যেতে সাহায্য করবে এবং ইউরিনারি ট্রাক্টে ইউরেট জমা হয়ে পাথর হবার সম্ভাবনা কমে যাবে। নিয়মিত হালকা ব্যায়াম করতে হবে। যে সকল ওষুধ ইউরিক এসিড লেভেল বাড়ায় যেমন থিয়াজাইড ডাইউরেটিকস্, অ্যাসপিরিন, নিয়াসিন ইত্যাদি পরিহার করতে হবে। [১৪]
-
হাতের আঙুল ও কানের হেলিক্সে টোফাস গাউট]]
-
হাঁটুতে টোফাস
-
পায়ের আঙুল ও বাহ্যিক ম্যালিওলাসে গাউট
-
টোফাস ফেটে গিয়ে জটিলতার সৃষ্টি (নিঃসৃত তরলে ইউরিক এসিড ক্রিস্টাল পাওয়া গেছে।)
-
ডান পায়ের বৃদ্ধাঙ্গুলিতে গাউট
তথ্যসূত্র
[সম্পাদনা]- ↑ Stein, John J. Cush, Arthur Kavanaugh, C. Michael (২০০৫)। Rheumatology : diagnosis and therapeutics (2nd সংস্করণ)। Philadelphia: Lippincott, Williams & Wilkins। পৃষ্ঠা 192। আইএসবিএন 9780781757324।
- ↑ Brookhiser, Richard (২০০৮)। Gentleman Revolutionary: Gouverneur Morris, the Rake Who Wrote the Constitution। Simon and Schuster। পৃষ্ঠা 212। আইএসবিএন 9781439104088।
- ↑ Haslam, Fiona (১৯৯৬)। From Hogarth to Rowlandson : medicine in art in eighteenth-century Britain (1. publ. সংস্করণ)। Liverpool: Liverpool University Press। পৃষ্ঠা 143। আইএসবিএন 9780853236405।
- ↑ Neogi T. Clinical practice. Gout. N Engl J Med. 2011 Feb 3;364(5):443–52. [PMID 21288096]
- ↑ "The Disease Of Kings - Forbes.com"। Forbes।
- ↑ Parveen Kumar; Michael Clark। "Pathogenesis"। Kumar & Clark's Clinical Medicine (English ভাষায়) (৭ম সংস্করণ)। Saunders, Elsevier। পৃষ্ঠা ৫৩৭। আইএসবিএন 9780702029929।
- ↑ Stamp LK et al. Gout and its comorbidities: implications for therapy. Rheumatology (Oxford). 2013 Jan;52(1):34–44. [PMID 22949727]
- ↑ Brian R. Walker; Nicki R. Colledge; Stuart H. Relston; Ian D. Penman। "Rheumatology and Bone Disease"। Davidson's Principles & Practice of Medicine (English ভাষায়) (২২তম সংস্করণ)। Churchill Livingstone, Elsevier। পৃষ্ঠা ১০৮৭-১০৮৮। আইএসবিএন 978-0-7020-5035-0।
- ↑ Murry Longemorw; Ian B. Wilkins; Andrew Baldwin; Elizabeth Wallin (২০১৪)। "gouty arthritis"। Oxford Handbook of Clinical Medicine (English ভাষায়) (৯ম সংস্করণ)। Oxford University Press। পৃষ্ঠা ৫৫১। আইএসবিএন 978-0-19-960962-8।
- ↑ [www.webmd.com/arthritis/tc/gout-home-treatment "gout-home treatment"]
|ইউআরএল=এর মান পরীক্ষা করুন (সাহায্য)। webmd.com। সংগ্রহের তারিখ 14 ফেব্রুয়ারি,২০১৬। এখানে তারিখের মান পরীক্ষা করুন:|সংগ্রহের-তারিখ=(সাহায্য) - ↑ emedicine.medscape.com [emedicine.medscape.com/article/329958 emedicine.medscape.com/article/329958]
|ইউআরএল=এর মান পরীক্ষা করুন (সাহায্য)। সংগ্রহের তারিখ ১৪ ফেব্রুয়ারি ২০১৬।|শিরোনাম=অনুপস্থিত বা খালি (সাহায্য) - ↑ Maxine A. Papadakis; Stephen J. McPhee। Current Medical Diagnosis And Treatment (English ভাষায়) (৫৪তম সংস্করণ)। Lange। আইএসবিএন 978-0-07-182491-0।
- ↑ [archive.ittefaq.com.bd/index.php?ref=MjBfMDhfMTZfMTRfNF80N18xXzE1MzE0MQ archive.ittefaq.com.bd/index.php?ref=MjBfMDhfMTZfMTRfNF80N18xXzE1MzE0MQ]
|ইউআরএল=এর মান পরীক্ষা করুন (সাহায্য)। সংগ্রহের তারিখ ১৪ ফেব্রুয়ারি ২০১৬।|শিরোনাম=অনুপস্থিত বা খালি (সাহায্য) - ↑ Khanna D et al. 2012 American College of Rheumatology guidelines for management of gout. Part 1: systemic nonpharmacologic and pharmacologic therapeutic approaches to hyperuricemia. Arthritis Care Res (Hoboken). 2012 Oct;64(10):1431–46. [PMID 23024028]

![হাতের আঙুল ও কানের হেলিক্সে টোফাস গাউট]]](http://upload.wikimedia.org/wikipedia/commons/thumb/5/52/Case_30-top.jpg/120px-Case_30-top.jpg)