প্লেগ
| প্লেগ | |
|---|---|
 | |
| ফ্লুরোসেন্ট লেবেল সহ ২০০ গুণ বিবর্ধনে ইয়েরসিনিয়া পেস্টিস দেখা যাচ্ছে। | |
| বিশেষত্ব | সংক্রামক রোগ |
| লক্ষণ | জ্বর, দুর্বলতা, মাথাব্যথা[১] |
| রোগের সূত্রপাত | সংক্রমণের ১-৭ দিন পর[২] |
| প্রকারভেদ | বিউবনিক প্লেগ, সেপ্টিসেমিক প্লেগ, নিউমোনিক প্লেগ[১] |
| কারণ | ইয়েরসিনিয়া পেস্টিস[২] |
| রোগনির্ণয়ের পদ্ধতি | লিম্ফ নোড, রক্ত, থুতুতে ব্যাকটেরিয়া শনাক্ত করার মাধ্যমে[২] |
| প্রতিরোধ | প্লেগের টিকা[২] |
| চিকিৎসা | অ্যান্টিবায়োটিক এবং পরিচর্যা[২] |
| ঔষধ | জেন্টামাইসিন এবং ফ্লুরোকুইনলোন[৩] |
| আরোগ্যসম্ভাবনা | ≈ মৃত্যুর ঝুঁকি ১০% (চিকিৎসা সহ)[৪] |
| সংঘটনের হার | ≈ বছরে ৬০০ টি আক্রান্তের ঘটনা[২] |
প্লেগ হলো ইয়েরসিনিয়া পেস্টিস (Yersinia pestis) নামক ব্যাকটেরিয়া দ্বারা সৃষ্ট একটি সংক্রামক রোগ।[২] প্লেগের লক্ষণগুলির মধ্যে রয়েছে জ্বর, দুর্বলতা ও মাথাব্যথা।[১] সাধারণত সংক্রমণের এক থেকে সাত দিন পর এর লক্ষণ প্রকাশ পায়।[২] প্লেগের তিনটি ধরন রয়েছে, প্রতিটি শরীরের বিভিন্ন অংশকে সংক্রমিত করে এবং সংশ্লিষ্ট উপসর্গ সৃষ্টি করে। নিউমোনিক প্লেগ (Pneumonic) ফুসফুসকে সংক্রামিত করে, ফলে শ্বাসকষ্ট, কাশি এবং বুকে ব্যথা হয়; বিউবনিক প্লেগ (Bubonic) লিম্ফ নোড (lymph node) গুলিতে প্রভাব ফেলে ও সেগুলি ফুলে যায়; এবং সেপ্টিসেমিক প্লেগ (Septicemic) রক্তকে সংক্রামিত করে ও টিস্যু কালো হয়ে মারা যেতে পারে।[১][২]
বিউবনিক ও সেপ্টিসেমিক প্লেগ সাধারণত মাছির (flea) কামড় বা সংক্রামিত প্রাণীর মাধ্যমে ছড়িয়ে পড়ে,[১] অপরদিকে নিউমোনিক প্লেগ সাধারণত সংক্রামক ফোঁটা (droplets) দ্বারা বাতাসের মাধ্যমে মানুষের মধ্যে ছড়ায়।[১] সাধারণত লিম্ফ নোড, রক্ত বা থুতু থেকে ব্যাকটেরিয়া শনাক্ত করার মাধ্যমে রোগ নির্ণয় করা হয়।[২]
যারা আক্রান্ত হওয়ার উচ্চ ঝুঁকিতে রয়েছে তাদের টিকা দেওয়া যেতে পারে।[২] যারা নিউমোনিক প্লেগ দ্বারা সংক্রামিত হয়েছেন তাদের প্রতিরোধমূলক ওষুধ দিয়ে চিকিৎসা দেয়া যেতে পারে।[২] যদি কেউ আক্রান্ত হয় তবে অ্যান্টিবায়োটিক এবং পরিচর্যার মাধ্যমে চিকিৎসা করা হয়।[২] সাধারণত অ্যান্টিবায়োটিকের মধ্যে জেন্টামাইসিন ও ফ্লুরোকুইনলোনের সংমিশ্রণ থাকে।[৫] চিকিৎসায় মৃত্যুর ঝুঁকি প্রায় ১০% এবং চিকিৎসা ছাড়া প্রায় ৭০%।[৬]
বিশ্বব্যাপী, বছরে প্রায় ৬০০টি আক্রান্তের ঘটনা ঘটে।[২] ২০১৭ সালে, সবচেয়ে বেশি আক্রান্তের দেশগুলির মধ্যে রয়েছে কঙ্গো গণতান্ত্রিক প্রজাতন্ত্র, মাদাগাস্কার ও পেরু।[২] মার্কিন যুক্তরাষ্ট্রের গ্রামীণ এলাকায় মাঝে মাঝে সংক্রমণের ঘটনা ঘটে, যেখানে ব্যাকটেরিয়া ইঁদুরজাতীয় প্রাণীর মধ্যে সংবাহিত হয় বলে বিশ্বাস করা হয়।[৭] ঐতিহাসিকভাবে প্লেগ মহামারী আকারে ছড়িয়েছে, যার মধ্যে ১৪ শতকের ব্ল্যাক ডেথ (Black Death) সবচেয়ে বেশি পরিচিত, যার ফলে ইউরোপে ৫০ মিলিয়নেরও বেশি মৃত্যু হয়েছিল।[২]
লক্ষণ ও উপসর্গ
[সম্পাদনা]প্লেগের বিভিন্ন রূপভেদ রয়েছে। সবচেয়ে সাধারণ রূপ হল বিউবনিক প্লেগ, তারপরে সেপ্টিসেমিক ও নিউমোনিক প্লেগ।[৮] অন্যান্য রূপভেদের মধ্যে রয়েছে প্লেগ মেনিনজাইটিস, প্লেগ ফ্যারিঞ্জাইটিস ও চোখের প্লেগ।[৮][৯] প্লেগের সাধারণ লক্ষণগুলির মধ্যে রয়েছে জ্বর, ঠান্ডা লাগা, মাথাব্যথা ও বমি বমি ভাব।[১] বিউবনিক প্লেগ হলে অনেকেরই লিম্ফ নোড ফুলে যায়।[১] নিউমোনিক প্লেগে আক্রান্তদের উপসর্গের মধ্যে কাশি, বুকে ব্যথা ও হেমোপ্টিসিস অন্তর্ভুক্ত থাকতে পারে (বা নাও থাকতে পারে)।[১]
বিউবনিক প্লেগ
[সম্পাদনা]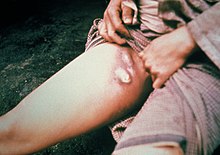
যখন একটি মাছি একজন মানুষকে কামড়ায় ও ক্ষতস্থানের রক্তকে দূষিত করে, তখন প্লেগ সৃষ্টিকারী ব্যাকটেরিয়া টিস্যুতে চলে যায়। ওয়াই. পেস্টিস (Y. pestis) কোষের অভ্যন্তরে প্রজনন করতে পারে, তাই ফ্যাগোসাইটোসিসের পরও তারা বেঁচে থাকতে পারে। ব্যাকটেরিয়া শরীরের লিম্ফ্যাটিক সিস্টেমেও প্রবেশ করতে পারে, যা কোষ অভ্যন্তরস্থ তরল নিষ্কাশন করে। প্লেগ ব্যাকটেরিয়া বিভিন্ন ধরনের টক্সিন (বিষ) নিঃসরণ করে, যার মধ্যে একটি বিটা-অ্যাড্রেনার্জিক বাধার (beta-adrenergic blockade) কারণ হিসাবে পরিচিত।[১০]
ওয়াই. পেস্টিস সংক্রামিত মানুষের লিম্ফ্যাটিক নালির মাধ্যমে ছড়িয়ে পড়ে যতক্ষণ না এটি একটি লিম্ফ নোডে পৌঁছায়। সেখানে পৌঁছে এটি তীব্র লিম্ফডেনাইটিস (lymphadenitis) সৃষ্টি করে।[১১] ফুলে যাওয়া লিম্ফ নোডগুলি রোগের সাথে সম্পর্কিত বৈশিষ্ট্যপূর্ণ বিউবো গঠন করে।[১২] এই বিউবোগুলির অস্ত্রোপচারের মাধ্যমে জানা গেছে যে এগুলোর বেশিরভাগই রক্তক্ষরণজনিত বা পচনজনিত (necrotic)।[১৩]
লিম্ফ নোড সম্পূর্ণরূপে ক্ষতিগ্রস্ত হলে, সংক্রমণ রক্ত প্রবাহে চলে যেতে পারে, যার কারণে সেকেন্ডারি সেপ্টিসেমিক প্লেগ হতে পারে এবং যদি ফুসফুসে ছড়িয়ে পড়ে তবে এটি সেকেন্ডারি নিউমোনিক প্লেগ সৃষ্টি করতে পারে।[১৪]
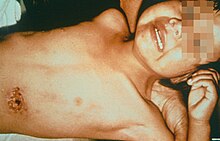
সেপ্টিসেমিক প্লেগ
[সম্পাদনা]
লিম্ফ্যাটিক্স (লসিকাতন্ত্র) শেষ পর্যন্ত রক্ত প্রবাহে নিষ্কাশন করে, তাই প্লেগ ব্যাকটেরিয়া রক্তে প্রবেশ করার মাধ্যমে শরীরের প্রায় যেকোনও অংশে পৌঁছে যেতে পারে। সেপ্টিসেমিক প্লেগে, ব্যাকটেরিয়ার এন্ডোটক্সিন ডিসেমিনেটেড ইন্ট্রাভাস্কুলার কোয়াগুলেশন (ডিআইসি) ঘটায়, এর ফলে সারা শরীরে ক্ষুদ্র ক্ষুদ্র জায়গায় রক্ত জমাট বাঁধে এবং এই জমাট বাঁধা থেকে ইস্কেমিক নেক্রোসিস (টিস্যুতে সরবরাহের অভাবের কারণে সেই টিস্যুর মৃত্যু) হতে পারে। ডিআইসি এর ফলে শরীরে রক্ত জমাট বাঁধানোর উপকরণ কমে যায় ফলে এটি আর রক্তপাত নিয়ন্ত্রণ করতে পারে না। ফলস্বরূপ, ত্বক ও অন্যান্য অঙ্গে রক্তপাত হয়, যা লাল এবং/অথবা কালো ক্ষুদ্র ফুসকুড়ি ও কাশি/রক্ত বমি (হেমোপটিসিস/হেমেটেমিসিস) হতে পারে। ত্বকে এমন ফোলা দেখা যায় যা দেখতে কিছুটা পোকামাকড়ের কামড়ের মতো; এগুলি সাধারণত লাল এবং কখনো কখনো এর মাঝখানে সাদা হয়। চিকিৎসা না হলে, সেপ্টিসেমিক প্লেগ সাধারণত মারাত্মক হয়। অ্যান্টিবায়োটিকের মাধ্যমে প্রাথমিক চিকিৎসায় মৃত্যুর হার ৪ থেকে ১৫ শতাংশের মতো হ্রাস পায়।[১৫][১৬][১৭]
নিউমোনিক প্লেগ
[সম্পাদনা]নিউমোনিক প্লেগ ফুসফুসের সংক্রমণ থেকে সৃষ্টি হয়। এর ফলে কাশি হয় ও এর মাধ্যমে বায়ুবাহিত ফোঁটা (droplet) সৃষ্টি হয় যা ব্যাকটেরিয়া কোষ ধারণ ও বাতাসে ছড়িয়ে পড়ে, ফলে শ্বাস নেয়ার মাধ্যমে যে কেউ এর দ্বারা সংক্রামিত হতে পারে। নিউমোনিক প্লেগের সুপ্তিকাল কম, সাধারণত দুই থেকে চার দিন, আবার কখনো কখনো মাত্র কয়েক ঘণ্টা। প্রারম্ভিক লক্ষণগুলি শ্বাসতন্ত্রের অন্যান্য অসুস্থতা থেকে আলাদা করা যায় না; এর মধ্যে রয়েছে মাথাব্যথা, দুর্বলতা ও থুতু বা বমির সাথে রক্ত বের হওয়া। রোগের সংক্রমণ খুব দ্রুত হয়; সাধারণত কয়েক ঘন্টার মধ্যেই রোগ নির্ণয় ও চিকিৎসা করা না হলে এক থেকে ছয় দিনের মধ্যে মৃত্যু হতে পারে; চিকিৎসা না করার ক্ষেত্রে, মৃত্যুর হার প্রায় ১০০%।[১৮][১৯]
কারণ
[সম্পাদনা]
নিম্নলিখিত যে কোনও উপায়ে অসংক্রামিত ব্যক্তির মধ্যে ওয়াই. পেস্টিস এর সংক্রমণ সম্ভব:[২০]
- ফোঁটা সংস্পর্শ – অন্য ব্যক্তির কাশি বা হাঁচি
- সরাসরি শারীরিক সংস্পর্শ – যৌনমিলন সহ সংক্রামিত ব্যক্তিকে স্পর্শ করে
- পরোক্ষ সংস্পর্শ – সাধারণত দূষিত মাটি বা দূষিত পৃষ্ঠ স্পর্শ করে
- বায়ুবাহিত সংক্রমণ – যদি অণুজীব দীর্ঘ সময়ের জন্য বাতাসে থাকতে পারে
- মল-মৌখিক সংক্রমণ – সাধারণত দূষিত খাবার বা পানির উৎস থেকে
- বাহক বাহিত সংক্রমণ – পোকামাকড় বা অন্যান্য প্রাণী দ্বারা বাহিত হয়।
ইয়েরসিনিয়া পেস্টিস বিশেষত ইঁদুরজাতীয় প্রাণীগোষ্ঠীর মধ্যে, অস্ট্রেলিয়া ছাড়া অন্যান্য মহাদেশে সংক্রমণের প্রাকৃতিক কেন্দ্ররূপে সংবাহিত হয়। প্লেগের প্রাকৃতিক কেন্দ্রবিন্দু পৃথিবীর গ্রীষ্মমণ্ডলীয় ও উপ-গ্রীষ্মমণ্ডলীয় অক্ষাংশ এবং নাতিশীতোষ্ণ অক্ষাংশের উষ্ণ অংশ, ৫৫° উত্তর ও ৪০° দক্ষিণ অক্ষাংশের সমান্তরাল রেখার মাঝে একটি বিস্তৃত অঞ্চলে অবস্থিত।[২০] ইঁদুর সরাসরি বিউবনিক প্লেগের বিস্তার শুরু করেনি, যা জনপ্রিয় বিশ্বাসের বিপরীত। এটি প্রধানত মাছিদের (জেনোপসিলা চিওপিস- Xenopsylla cheopis) একটি রোগ যা ইঁদুরকে সংক্রামিত করে এবং তারা প্লেগের প্রথম শিকারে পরিণত হয়। একজন ব্যক্তির মধ্যে ইঁদুর-বাহিত সংক্রমণ তখন ঘটে যখন সেই ব্যক্তিকে একটি মাছি কামড়ায় যেটি একটি ইঁদুরকে কামড়ানোর মাধ্যমে সংক্রামিত হয়েছে, যেই ইঁদুরটি নিজেই একটি রোগ বহনকারী মাছির কামড়ে সংক্রামিত হয়েছে। ব্যাকটেরিয়া মাছির অভ্যন্তরে সংখ্যাবৃদ্ধি করে। এরা একসাথে মিলিত হয়ে একটি ছিপির মতো তৈরি করে যা মাছির পেটে বাঁধা সৃষ্টি করে ও এটিকে ক্ষুধার্ত করে তোলে। মাছিটি তখন একটি পোষককে কামড় দেয় ও খাওয়া চালিয়ে যায়, যদিও এটি তার ক্ষুধা মিটাতে পারে না এবং ফলস্বরূপ, মাছিটি কামড়ের ক্ষতটিতে ব্যাকটেরিয়া দ্বারা নোংরা হওয়া রক্ত বমি করে ফেলে। অতঃপর বিউবনিক প্লেগ ব্যাকটেরিয়া একজন নতুন ব্যক্তিকে সংক্রামিত করে এবং মাছিটি শেষ পর্যন্ত অনাহারে মারা যায়। প্লেগের মারাত্মক প্রাদুর্ভাব সাধারণত ইঁদুরের অন্যান্য রোগের প্রাদুর্ভাব বা ইঁদুরের জনসংখ্যা বৃদ্ধির মাধ্যমে শুরু হয়।[২১]
১৬৬৫ সালে প্লেগের প্রাদুর্ভাবের একটি ২১ শতকের গবেষণায় দেখা গেছে যে, ইংল্যান্ডের ডার্বিশায়ার উপত্যকায় এয়াম গ্রামে (যা প্রাদুর্ভাবের সময় নিজেকে বিচ্ছিন্ন করে রেখেছিল, আধুনিক অধ্যয়নের সুবিধার্থে) তিন-চতুর্থাংশ আক্রান্তের ঘটনা সম্ভবত মানুষ থেকে মানুষের মাধ্যমে ঘটেছে, বিশেষ করে পরিবারের মধ্যে, যা আগের ধারণার চেয়ে অনেক বড় অনুপাত।[২২]
রোগ নির্ণয়
[সম্পাদনা]প্লেগের লক্ষণগুলি সাধারণত অনির্দিষ্ট হয় এবং নির্দিষ্টভাবে রোগ নির্ণয় করার জন্য পরীক্ষাগারে পরীক্ষা করা প্রয়োজন।[২৩] ওয়াই. পেস্টিস একটি অণুবীক্ষণ যন্ত্র ও একটি নমুনা কালচার উভয়ের মাধ্যমে সনাক্ত করা যেতে পারে এবং এটি একটি রেফারেন্স স্ট্যান্ডার্ড হিসাবে ব্যবহার করা হয় যাতে নিশ্চিত হওয়া যায় যে একজন ব্যক্তি প্লেগে আক্রান্ত।[২৩] রক্ত, শ্লেষ্মা (থুতু), বা স্ফীত লিম্ফ নোড (বিউবো) থেকে নিষ্কাশিত রস থেকে নমুনা পাওয়া যেতে পারে।[২৩] নমুনা নেওয়ার আগে যদি একজন ব্যক্তিকে অ্যান্টিবায়োটিক দেওয়া হয় বা নমুনা পরিবহনে বিলম্ব হয় এবং/অথবা সেই ব্যক্তির নমুনা একটি পরীক্ষাগারে খারাপভাবে সংরক্ষিত হয়, তাহলে মিথ্যা নেতিবাচক (false negative) ফলাফলের সম্ভাবনা থাকে।[২৩]
পলিমারেজ চেইন রিঅ্যাকশন (পিসিআর) প্রযুক্তিও প্লেগ নির্ণয়ের জন্য ব্যবহার করা যেতে পারে, ব্যাকটেরিয়া জিনের উপস্থিতি যেমন pla জিন (প্লাজমোজেন অ্যাক্টিভেটর) এবং caf1 জিন, (F1 ক্যাপসুল অ্যান্টিজেন) এর উপস্থিতি শনাক্ত করার মাধ্যমে।[২৩] PCR পরীক্ষার জন্য খুব ছোট একটি নমুনা প্রয়োজন এবং এটি জীবিত এবং মৃত উভয় ব্যাকটেরিয়া জন্য কার্যকর।[২৩] এই কারণে, ল্যাবরেটরি পরীক্ষার জন্য নমুনা সংগ্রহের আগে যদি একজন ব্যক্তি অ্যান্টিবায়োটিক গ্রহণ করেন, তবে তাদের একটি মিথ্যা নেতিবাচক (false negative) কালচার ফলাফল ও একটি ইতিবাচক (positive) পিসিআর ফলাফল থাকতে পারে।[২৩]
ওয়াই. পেস্টিস-এর বিরুদ্ধে অ্যান্টিবডি শনাক্ত করার জন্য রক্ত পরীক্ষাও প্লেগ নির্ণয়ের জন্য ব্যবহার করা যেতে পারে। তবে তীব্র এবং সুস্থতার পর্যায়গুলিতে F1 অ্যান্টিবডির ঘনমাত্রার মধ্যে পার্থক্য শনাক্ত করার জন্য বিভিন্ন সময়ে রক্তের নমুনা নেওয়ার প্রয়োজন হয়।[২৩]
২০২০ সালে, থুতু বা বিউবো রসের নমুনা দ্বারা F1 ক্যাপসুল অ্যান্টিজেন (F1RDT) শনাক্তকারী দ্রুত রোগ নির্ণয় সংক্রান্ত পরীক্ষা সম্পর্কে একটি গবেষণা প্রকাশিত হয়েছিল।[২৩] ফলাফলগুলি দেখায় যে দ্রুত রোগ নির্ণয় সংক্রান্ত F1RDT পরীক্ষাটি এমন লোকদের জন্য ব্যবহার করা যেতে পারে যাদের নিউমোনিক ও বিউবনিক প্লেগে আক্রান্তের ব্যাপারে সন্দেহ আছে, কিন্তু যারা উপসর্গহীন তাদের ক্ষেত্রে ব্যবহার করা যাবে না। F1RDT তাৎক্ষণিক চিকিৎসা এবং দ্রুত জনস্বাস্থ্য প্রতিক্রিয়া প্রদানের জন্য দ্রুত একটি ফলাফল প্রদানে কার্যকর হতে পারে কারণ গবেষণা এই পরামর্শ দেয় যে F1RDT নিউমোনিক ও বিউবনিক প্লেগ উভয়ের জন্য অত্যন্ত সংবেদনশীল। যাইহোক, দ্রুত পরীক্ষা ব্যবহার করার সময়, নিশ্চিতভাবে নির্ণয় করা প্লেগ আক্রান্তের ঘটনা প্রতিষ্ঠা বা প্রত্যাখ্যান করার জন্য ইতিবাচক ও নেতিবাচক উভয় ফলাফল নিশ্চিত করতে হবে এবং পরীক্ষার ফলাফলকে মহামারী সংক্রান্ত প্রেক্ষাপটে ব্যাখ্যা করতে হবে কারণ গবেষণার ফলাফলগুলি ইঙ্গিত দেয় যে যদিও ৪০ জনের মধ্যে ৪০ জন (১০০০ জন জনগণের মধ্যে) প্লেগ ছিল এমন লোকেদের সঠিকভাবে নির্ণয় করা হয়েছিল, ৩১৭ জনকে নির্ণয় করা হয়েছিল মিথ্যা ইতিবাচক (false positive) হিসাবে।[২৪][২৩]
প্রতিরোধ
[সম্পাদনা]টিকাদান
[সম্পাদনা]ব্যাকটেরিয়াবিদ ভালদেমার হাফকাইন ১৮৯৭ সালে প্রথম প্লেগ ভ্যাকসিন তৈরি করেন।[২৫][২৬] তিনি ব্রিটিশ ভারতে একটি ব্যাপক টিকাদান কর্মসূচি পরিচালনা করেন এবং অনুমান করা হয় যে, ১৮৯৭ থেকে ১৯২৫ সালের মধ্যে হাফকাইনের প্লেগ-বিরোধী ভ্যাকসিনের ২৬ মিলিয়ন ডোজ বোম্বে থেকে পাঠানো হয়েছিল যা প্লেগ মৃত্যুহার ৫০ –৮৫% হ্রাস করে।[২৫][২৭]
যেহেতু ২০২১ সালের হিসাবে বিশ্বের বেশিরভাগ অংশে মানব প্লেগ বিরল, তাই বিশেষ করে সংক্রমণের উচ্চ ঝুঁকিতে থাকা ব্যক্তিদের বা এনজুটিক (enzootic) (একটি রোগ যা নিয়মিতভাবে একটি নির্দিষ্ট এলাকায় বা একটি নির্দিষ্ট মৌসুমে প্রাণীদের প্রভাবিত করে) প্লেগযুক্ত এলাকায় বসবাসকারী লোকদের ছাড়া অন্যদের রুটিনমাফিক টিকা দেওয়ার প্রয়োজন নেই। এমনকি সাম্প্রতিক সময়ে সংক্রমণ হওয়া দেশগুলিতে বেশিরভাগ ভ্রমণকারীদের জন্যও এটি নির্দেশিত নয়, বিশেষ করে যদি তাদের ভ্রমণ আধুনিক হোটেল সহ শহুরে এলাকায় সীমাবদ্ধ থাকে। মার্কিন যুক্তরাষ্ট্রের সিডিসি (CDC) কেবল এই জন্য টিকা দেওয়ার সুপারিশ করে যে: (১) সমস্ত পরীক্ষাগার ও মাঠ কর্মী যারা ওয়াই. পেস্টিস অণুজীবের সাথে কাজ করছে ও অ্যান্টিমাইক্রোবিয়াল (antimicrobial) প্রতিরোধী: (২) ওয়াই. পেস্টিস সাথে অ্যারোসল (aerosol) পরীক্ষায় নিযুক্ত ব্যক্তিরা; এবং (৩) এনজুটিক প্লেগযুক্ত এলাকায় মাঠ পর্যায়ে নিয়োজিত লোকেরা যেখানে সংক্রমণ প্রতিরোধ করা সম্ভব নয় (যেমন কিছু দুর্যোগ এলাকা)।[২৮] কোচরান কোলাবরেশনের (Cochrane Collaboration) একটি পদ্ধতিগত পর্যালোচনায় ভ্যাকসিনের কার্যকারিতা সম্পর্কে কোনো বিবৃতি দেওয়ার জন্য পর্যাপ্ত মানের কোনো গবেষণা পাওয়া যায়নি।[২৯]
প্রাথমিক রোগ নির্ণয়
[সম্পাদনা]প্রাথমিক পর্যায়ে প্লেগ শনাক্ত করা হলে তা রোগের সংক্রমণ বা বিস্তার হ্রাস করে।[২৩]
প্রতিরোধমূলক চিকিৎসা
[সম্পাদনা]প্রথম প্রতিক্রিয়াশীলদের এবং নিউমোনিক প্লেগ আক্রান্ত রোগীদের যত্ন নেওয়ার জন্য স্বাস্থ্যসেবা প্রদানকারীদের সংক্রমণপূর্ব প্রতিরোধমূলক চিকিৎসা (prophylaxis) ততক্ষণ পর্যন্ত প্রয়োজনীয় বলে বিবেচিত হয় না, যতক্ষণ না আদর্শ ও ফোঁটা সতর্কতা (droplet precautions) বজায় রাখা যায়।[৩০] সার্জিক্যাল মাস্কের ঘাটতি, রোগীর উপচে পড়া ভিড়, হাসপাতালের ওয়ার্ডে অপর্যাপ্ত বায়ুচলাচল বা অন্যান্য সংকটের ক্ষেত্রে, যদি অ্যান্টিমাইক্রোবিয়ালের পর্যাপ্ত সরবরাহ পাওয়া যায় তবে সংক্রমণপূর্ব প্রতিরোধমূলক চিকিৎসা নিশ্চিত করা যেতে পারে।[৩০]
সংক্রমণ পরবর্তী প্রতিরোধমূলক চিকিৎসা এমন লোকদের জন্য বিবেচনা করা উচিত যারা নিউমোনিক প্লেগের রোগীর সাথে কাছাকাছি (<৬ ফুট), টেকসই সংস্পর্শে এসেছেন ও পর্যাপ্ত ব্যক্তিগত সুরক্ষামূলক সরঞ্জাম পরেননি।[৩০] সংক্রমণ পরবর্তী অ্যান্টিমাইক্রোবিয়াল প্রতিরোধমূলক চিকিৎসা পরীক্ষাগার কর্মীদের জন্যও বিবেচনা করা যেতে পারে যারা দুর্ঘটনাক্রমে সংক্রামক পদার্থের সংস্পর্শে এসেছেন এবং যারা সংক্রামিত প্রাণীর সাথে কাছাকাছি (<৬ ফুট) বা সরাসরি সংস্পর্শে এসেছেন, যেমন পশুচিকিৎসাকর্মী, পোষা প্রাণীর মালিক ও শিকারী।[৩০]
২০২১ সালে প্রকাশিত প্লেগের চিকিৎসা ও প্রতিরোধ সংক্রান্ত ক্লিনিক্যাল নির্দেশিকাগুলিতে সংক্রমণ পূর্ব ও পরবর্তী প্রতিরোধমূলক চিকিৎসা সম্পর্কিত নির্দিষ্ট সুপারিশগুলি পাওয়া যায়।[৩০]
চিকিৎসা
[সম্পাদনা]সময়মতো রোগ নির্ণয় করা হলে, প্লেগের বিভিন্ন রূপ সাধারণত অ্যান্টিবায়োটিক থেরাপির জন্য অত্যন্ত প্রতিক্রিয়াশীল।[২৩][৩১] প্রায়শই যেসব অ্যান্টিবায়োটিকগুলি ব্যবহৃত হয় তা হলো স্ট্রেপ্টোমাইসিন, ক্লোরামফেনিকল এবং টেট্রাসাইক্লিন । নতুন প্রজন্মের অ্যান্টিবায়োটিকের মধ্যে, জেন্টামাইসিন এবং ডক্সিসাইক্লিন প্লেগের একচেটিয়া চিকিৎসায় কার্যকর বলে প্রমাণিত হয়েছে।[৮][৩২] ২০২১ সালে সেন্টার ফর ডিজিজ কন্ট্রোল অ্যান্ড প্রিভেনশন দ্বারা প্লেগের চিকিৎসা ও প্রতিরোধের নির্দেশিকা প্রকাশিত হয়েছিল।[৩০]
প্লেগ ব্যাকটেরিয়া ওষুধ প্রতিরোধী হয়ে উঠতে পারে এবং আবার বড় স্বাস্থ্য হুমকিতে পরিণত হতে পারে। ১৯৯৫ সালে মাদাগাস্কারে একটি ওষুধ-প্রতিরোধী ব্যাকটেরিয়াম গঠনের ঘটনা পাওয়া গিয়েছিল।[৩৩] মাদাগাস্কারে ২০১৪ সালের নভেম্বরে[৩৪] এবং ২০১৭ সালের অক্টোবরে আরও প্রাদুর্ভাব রিপোর্ট করা হয়েছিল।[৩৫]
মহামারীবিদ্যা
[সম্পাদনা]
বিশ্বব্যাপী, বছরে প্রায় ৬০০টি আক্রান্তের ঘটনা ঘটে।[২] ২০১৭ সালে, সবচেয়ে বেশি আক্রান্তের দেশগুলির মধ্যে রয়েছে কঙ্গো গণতান্ত্রিক প্রজাতন্ত্র, মাদাগাস্কার ও পেরু। ঐতিহাসিকভাবে প্লেগ মহামারী আকারে ছড়িয়েছে, যার মধ্যে ১৪ শতকের ব্ল্যাক ডেথ সবচেয়ে বেশি পরিচিত, যার ফলে ইউরোপে ৫০ মিলিয়নেরও বেশি মৃত্যু হয়েছিল।[২] সাম্প্রতিক বছরগুলিতে, আক্রান্তের ঘটনাগুলি মূলত ছোট মৌসুমি প্রাদুর্ভাব, যা প্রাথমিকভাবে মাদাগাস্কারে সংঘটিত হয় ও স্থানীয় অঞ্চলে বিক্ষিপ্ত প্রাদুর্ভাব বা বিচ্ছিন্ন ঘটনাগুলির মধ্যে বণ্টিত হয়।[২]
২০২২ সালে কিরগিজস্তানে অবস্থিত ১৩৩৮ ও ১৩৩৯ সালের তিনটি কবরে Yersinia pestis ডিএনএ-এর সমস্ত আধুনিক সুত্রের সম্ভাব্য উৎপত্তি মানুষের দেহাবশেষে পাওয়া গিয়েছিল। ১৩৪৬ সালে ক্রিমিয়ার কাফা (Caffa) অবরোধের সময় এই সুত্রগুলির মাধ্যমে প্লেগের প্রথম প্রাদুর্ভাব ঘটে বলে জানা যায়, যা পরে ইউরোপে ছড়িয়ে পড়ে। অন্যান্য প্রাচীন এবং আধুনিক সুত্রের তুলনায় করা ডিএনএ সিকোয়েন্সিং, ব্যাকটেরিয়ার একটি বংশধরকে চিহ্নিত করে। বর্তমানে কিরগিজস্তানে মারমোটদের (marmots) আক্রান্ত করে এমন ব্যাকটেরিয়া, কবরে পাওয়া সূত্রের সবচেয়ে কাছাকাছি, যা এই ইঙ্গিত দেয় যে এটিই সেই স্থান যেখানে প্লেগ প্রাণী থেকে মানুষের মধ্যে স্থানান্তরিত হয়েছে।[৩৬]
জৈব অস্ত্র
[সম্পাদনা]জৈব অস্ত্র হিসেবে প্লেগের দীর্ঘ ইতিহাস রয়েছে। প্রাচীন চীন ও মধ্যযুগীয় ইউরোপের ঐতিহাসিক বিবরণগুলি শিয়ংনু/হুন (Xiongnu/Huns), মঙ্গোল, তুর্কি এবং অন্যান্য গোষ্ঠীর দ্বারা শত্রুর পানি সরবরাহকে দূষিত করার জন্য সংক্রামিত পশুর মৃতদেহ, যেমন গরু বা ঘোড়া ও মানুষের মৃতদেহ ব্যবহারের বিশদ বিবরণ দেয়। হান (Han) রাজবংশের জেনারেল হুও কুবিং (Huo Qubing) শিয়ংনুর বিরুদ্ধে যুদ্ধে লিপ্ত হওয়ার সময় এই ধরনের দূষণে মারা গিয়েছিলেন বলে নথিভুক্ত করা হয়েছে। অবরুদ্ধ শহরগুলিতে প্লেগ আক্রান্তদের নিক্ষেপক (catapult) দ্বারা নিক্ষেপ করা হয়েছিল বলেও জানা গেছে।[৩৭]
১৩৪৭ সালে, জেনোয়া-বাসীর দখলে থাকা ক্রিমিয়া উপদ্বীপের একটি বড় বাণিজ্যস্থান কাফা, জানি বেগের (Jani Beg) নেতৃত্বে গোল্ডেন হোর্ডের (Golden Horde) মঙ্গোল যোদ্ধাদের একটি সেনাবাহিনী অবরোধ করে। একটি দীর্ঘ অবরোধের পর, যেসময়ে মঙ্গোল সেনাবাহিনী রোগে আক্রান্ত হয়ে নিঃশেষ হয়ে গিয়েছিল, তারা সংক্রামিত মৃতদেহগুলিকে জৈব অস্ত্র হিসাবে ব্যবহার করার সিদ্ধান্ত নেয়। মৃতদেহগুলিকে শহরের দেয়ালের উপর দিয়ে নিক্ষেপ করা হয়েছিল, যা বাসিন্দাদের সংক্রামিত করেছিল। এই ঘটনাটি ব্ল্যাক ডেথকে তাদের জাহাজের মাধ্যমে ইউরোপের দক্ষিণে স্থানান্তরিত করতে পারে, সম্ভবত যা এর দ্রুত বিস্তারকে ব্যাখ্যা করে।[৩৮]
দ্বিতীয় বিশ্বযুদ্ধের সময়, জাপানি সেনাবাহিনী প্রচুর সংখ্যক মাছির প্রজনন ও মুক্ত করার উপর ভিত্তি করে প্লেগকে অস্ত্রে পরিণত করেছিল। জাপানিদের মাঞ্চুরিয়া (Manchuria) দখলের সময়, ইউনিট ৭৩১ ইচ্ছাকৃতভাবে চীনা, কোরীয় ও মাঞ্চুরিয়ান নাগরিক এবং যুদ্ধবন্দীদের প্লেগ ব্যাকটেরিয়া দ্বারা সংক্রমিত করেছিল। "মারুতা"(maruta) বা "লগ"(logs) নামে অভিহিত এই লোকগুলিকে তখন ব্যবচ্ছেদ করে এবং তখনও সচেতন থাকাকালীন অন্যদের জীবচ্ছেদ (vivisection) এর মাধ্যমে অধ্যয়ন করা হয়। ডগলাস ম্যাকআর্থারের দ্বারা শিরো ইশির মতো ইউনিটের সদস্যদের টোকিও ট্রাইব্যুনাল থেকে অব্যাহতি দেওয়া হয়েছিল কিন্তু তাদের মধ্যে ১২ জনের বিরুদ্ধে ১৯৪৯ সালে খবরোভস্ক (Khabarovsk) যুদ্ধাপরাধের বিচারে বিচার করা হয়েছিল, যে সময় কেউ কেউ স্বীকার করেছিল যে চাংদে (Changde) শহরের চারপাশে ৩৬-কিলোমিটার (২২ মাইল) ব্যাসার্ধের মধ্যে বিউবনিক প্লেগ ছড়িয়ে দেয়া হয়েছিল।[৩৯]
ইশি অস্ত্রে পরিণত করা অণুজীব সরবরাহের জন্য খুব সামান্য বিস্ফোরক এর সহিত একপ্রকার বোমা উদ্ভাবন করেছিলেন যা জীবিত ইঁদুর ও মাছি ধারন করতো। তিনি ওয়ারহেডের কেসিং তৈরির জন্য ধাতুর পরিবর্তে সিরামিকের বাবহারের মাধ্যমে বিস্ফোরক আক্রান্ত প্রাণী ও পোকামাকড় মেরে ফেলার সমস্যাকে কাঁটিয়ে উঠেছিলেন। যদিও সিরামিক শেলগুলির প্রকৃত ব্যবহারের কোনও দলিল টিকে নেই কিন্তু নমুনাগুলি বিদ্যমান রয়েছে এবং বিশ্বাস করা হয় যে দ্বিতীয় বিশ্বযুদ্ধের সময় পরীক্ষায় ব্যবহার করা হয়েছিল।[৪০][৪১]
দ্বিতীয় বিশ্বযুদ্ধের পর, মার্কিন যুক্তরাষ্ট্র ও সোভিয়েত ইউনিয়ন উভয়ই নিউমোনিক প্লেগকে অস্ত্রে পরিণত করার উপায় বের করেছিল। পরীক্ষায় বিভিন্ন সরবরাহের পদ্ধতি, বায়ু শূন্য করে শুকানো, ব্যাকটেরিয়ামের আকার নির্ধারণ, অ্যান্টিবায়োটিক প্রতিরোধী প্রকরণ তৈরি করা, অন্যান্য রোগের সাথে ব্যাকটেরিয়াকে একত্রিত করা (যেমন ডিপথেরিয়া), এবং জেনেটিক ইঞ্জিনিয়ারিং অন্তর্ভুক্ত ছিল। যেসব বিজ্ঞানীরা ইউএসএসআর জৈব-অস্ত্র কর্মসূচিতে কাজ করেছেন তারা বলেছেন যে সোভিয়েতের প্রচেষ্টা শক্তিশালী ছিল এবং অস্ত্রযুক্ত প্লেগ ব্যাকটেরিয়ার বিশাল মজুত তৈরি করা হয়েছিল। সোভিয়েত ও মার্কিন প্রকল্পের অনেক তথ্য মূলত অপ্রাপ্য। অ্যারোসোলাইজড নিউমোনিক প্লেগ (Aerosolized pneumonic plague) সবচেয়ে উল্লেখযোগ্য হুমকি হিসেবে রয়ে গেছে।[৪২][৪৩][৪৪]
অ্যান্টিবায়োটিক দিয়ে সহজেই প্লেগের চিকিৎসা করা যায়। কিছু দেশে, যেমন মার্কিন যুক্তরাষ্ট্র, যদি এই ধরনের আক্রমণ ঘটে, তাহলে তাদের হাতে প্রচুর পরিমাণে সরবরাহ রয়েছে, যা হুমকিকে কম গুরুতর করে তোলে।[৪৫]
তথ্যসূত্র
[সম্পাদনা]- ↑ ক খ গ ঘ ঙ চ ছ জ ঝ CDC (২০২১-১১-১৫)। "Symptoms of plague | CDC"। Centers for Disease Control and Prevention (ইংরেজি ভাষায়)। সংগ্রহের তারিখ ২০২৩-০৪-০৫।
- ↑ ক খ গ ঘ ঙ চ ছ জ ঝ ঞ ট ঠ ড ঢ ণ ত থ দ ধ "Plague"। www.who.int (ইংরেজি ভাষায়)। সংগ্রহের তারিখ ২০২৩-০৪-০৫।
- ↑ CDC (২০২২-০২-২৫)। "Plague resources for clinicians | CDC"। Centers for Disease Control and Prevention (ইংরেজি ভাষায়)। সংগ্রহের তারিখ ২০২৩-০৪-০৫।
- ↑ CDC (২০২১-১১-১৫)। "Plague FAQ | CDC"। Centers for Disease Control and Prevention (ইংরেজি ভাষায়)। সংগ্রহের তারিখ ২০২৩-০৪-০৫।
- ↑ CDC (২০২২-০২-২৫)। "Plague resources for clinicians | CDC"। Centers for Disease Control and Prevention (ইংরেজি ভাষায়)। সংগ্রহের তারিখ ২০২৩-০৪-০৫।
- ↑ CDC (২০২১-১১-১৫)। "Plague FAQ | CDC"। Centers for Disease Control and Prevention (ইংরেজি ভাষায়)। সংগ্রহের তারিখ ২০২৩-০৪-০৫।
- ↑ CDC (২০১৯-০৭-৩১)। "Ecology and transmission of plague | CDC"। Centers for Disease Control and Prevention (ইংরেজি ভাষায়)। সংগ্রহের তারিখ ২০২৩-০৪-০৫।
- ↑ ক খ গ Nelson, Christina A; Fleck-Derderian, Shannon; Cooley, Katharine M; Meaney-Delman, Dana; Becksted, Heidi A; Russell, Zachary; Renaud, Bertrand; Bertherat, Eric; Mead, Paul S (২০২০-০৫-০১)। "Antimicrobial Treatment of Human Plague: A Systematic Review of the Literature on Individual Cases, 1937–2019"। Clinical Infectious Diseases। 70 (Supplement_1): S3–S10। আইএসএসএন 1058-4838। ডিওআই:10.1093/cid/ciz1226।
- ↑ Nelson, Christina A. (২০২১)। "Antimicrobial Treatment and Prophylaxis of Plague: Recommendations for Naturally Acquired Infections and Bioterrorism Response"। MMWR. Recommendations and Reports (ইংরেজি ভাষায়)। 70। আইএসএসএন 1057-5987। ডিওআই:10.15585/mmwr.rr7003a1। পিএমআইডি 34264565
|pmid=এর মান পরীক্ষা করুন (সাহায্য)। পিএমসি PMC8312557
|pmc=এর মান পরীক্ষা করুন (সাহায্য)। - ↑ "Beta-Adrenergic Blocking Activity of Yersinia pestis Murine Toxin"। ডিওআই:https://doi.org/10.1128%2Fiai.18.1.85-93.1977
|doi=এর মান পরীক্ষা করুন (সাহায্য)। পিএমআইডি https://pubmed.ncbi.nlm.nih.gov/198377|pmid=এর মান পরীক্ষা করুন (সাহায্য)। - ↑ "Role of the Yersinia pestis plasminogen activator in the incidence of distinct septicemic and bubonic forms of flea-borne plague"। National Library of Medicine। 2006 Mar 27। ডিওআই:10.1073%2Fpnas.0509544103
|doi=এর মান পরীক্ষা করুন (সাহায্য)। পিএমআইডি 16567636। এখানে তারিখের মান পরীক্ষা করুন:|তারিখ=(সাহায্য) - ↑ CDC (২০২১-১১-১৫)। "Symptoms of plague | CDC"। Centers for Disease Control and Prevention (ইংরেজি ভাষায়)। সংগ্রহের তারিখ ২০২৩-০৪-০৫।
- ↑ Sebbane, Florent; Gardner, Donald; Long, Daniel; Gowen, Brian B.; Hinnebusch, B. Joseph (২০০৫-০৫-০১)। "Kinetics of Disease Progression and Host Response in a Rat Model of Bubonic Plague"। The American Journal of Pathology (English ভাষায়)। 166 (5): 1427–1439। আইএসএসএন 0002-9440। ডিওআই:10.1016/S0002-9440(10)62360-7। পিএমআইডি 15855643। পিএমসি 1606397
 ।
।
- ↑ CDC (২০২২-০২-২৫)। "Plague resources for clinicians | CDC"। Centers for Disease Control and Prevention (ইংরেজি ভাষায়)। সংগ্রহের তারিখ ২০২৩-০৪-০৫।
- ↑ jamanetwork.com। ডিওআই:10.1001/jama.1950.02920120006003 https://jamanetwork.com/journals/jama/fullarticle/297868। সংগ্রহের তারিখ ২০২৩-০৪-০৬।
|শিরোনাম=অনুপস্থিত বা খালি (সাহায্য) - ↑ Gupta, A. K. Datt (1948-03)। "A Short Note on Plague Cases Treated in Campbell Hospital"। The Indian Medical Gazette। 83 (3): 150–151। আইএসএসএন 0019-5863। পিএমআইডি 29014753। পিএমসি 5190352
 । এখানে তারিখের মান পরীক্ষা করুন:
। এখানে তারিখের মান পরীক্ষা করুন: |তারিখ=(সাহায্য) - ↑ Bubonic Plague। Dordrecht: Springer Netherlands। ২০০৮। পৃষ্ঠা 93–94।
- ↑ Hoffman, Stephen L. (1980-06)। "Plague in the United States: the "Black Death" is still alive"। Annals of Emergency Medicine। 9 (6): 319–322। আইএসএসএন 0196-0644। ডিওআই:10.1016/s0196-0644(80)80068-0। এখানে তারিখের মান পরীক্ষা করুন:
|তারিখ=(সাহায্য) - ↑ Sherris medical microbiology : an introduction to infectious diseases। Kenneth J. Ryan, C. George Ray, John C. Sherris (4th ed সংস্করণ)। New York: McGraw-Hill। ২০০৪। আইএসবিএন 0-8385-8529-9। ওসিএলসি 52358530।
- ↑ ক খ "Manual 5 : Surveillance and Epidemiology"। ২০১৭।
- ↑ "Résultats de recherche — Medica — BIU Santé, Paris"। www.biusante.parisdescartes.fr। সংগ্রহের তারিখ ২০২৩-০৪-০৫।
- ↑ "Coronavirus: What can the 'plague village' of Eyam teach us?"। BBC News (ইংরেজি ভাষায়)। ২০২০-০৪-২২। সংগ্রহের তারিখ ২০২৩-০৪-০৫।
- ↑ ক খ গ ঘ ঙ চ ছ জ ঝ ঞ ট ঠ Jullien, Sophie; Dissanayake, Harsha A; Chaplin, Marty (২০২০-০৬-২৬)। Cochrane Infectious Diseases Group, সম্পাদক। "Rapid diagnostic tests for plague"। Cochrane Database of Systematic Reviews (ইংরেজি ভাষায়)। ডিওআই:10.1002/14651858.CD013459.pub2। পিএমআইডি 32597510
|pmid=এর মান পরীক্ষা করুন (সাহায্য)। পিএমসি PMC7387759
|pmc=এর মান পরীক্ষা করুন (সাহায্য)। - ↑ Burch, Jane; Bhat, Smitha (২০২১-০৪-১৩)। "What is the accuracy of the rapid diagnostic test based on the antigen F1 (F1RDT) for the diagnosis of plague?"। Cochrane Clinical Answers (ইংরেজি ভাষায়)। ডিওআই:10.1002/cca.3217।
- ↑ ক খ "Waldemar Haffkine: The vaccine pioneer the world forgot"। BBC News (ইংরেজি ভাষায়)। ২০২০-১২-১১। সংগ্রহের তারিখ ২০২৩-০৪-০৫।
- ↑ Hawgood, Barbara J (2007-02)। "Waldemar Mordecai Haffkine, CIE (1860–1930): prophylactic vaccination against cholera and bubonic plague in British India"। Journal of Medical Biography (ইংরেজি ভাষায়)। 15 (1): 9–19। আইএসএসএন 0967-7720। ডিওআই:10.1258/j.jmb.2007.05-59। এখানে তারিখের মান পরীক্ষা করুন:
|তারিখ=(সাহায্য) - ↑ Hawgood, Barbara J. (2007-02)। "Waldemar Mordecai Haffkine, CIE (1860-1930): prophylactic vaccination against cholera and bubonic plague in British India"। Journal of Medical Biography। 15 (1): 9–19। আইএসএসএন 0967-7720। ডিওআই:10.1258/j.jmb.2007.05-59। পিএমআইডি 17356724। এখানে তারিখের মান পরীক্ষা করুন:
|তারিখ=(সাহায্য) - ↑ "Plague Vaccine"। www.cdc.gov। সংগ্রহের তারিখ ২০২৩-০৪-০৫।
- ↑ Jefferson, Tom; Demicheli, Vittorio; Pratt, Mark (১৯৯৮-০১-২৬)। Cochrane Infectious Diseases Group, সম্পাদক। "Vaccines for preventing plague"। Cochrane Database of Systematic Reviews (ইংরেজি ভাষায়)। ডিওআই:10.1002/14651858.CD000976। পিএমআইডি 10796565। পিএমসি 6532692
 ।
।
- ↑ ক খ গ ঘ ঙ চ Nelson, Christina A. (২০২১)। "Antimicrobial Treatment and Prophylaxis of Plague: Recommendations for Naturally Acquired Infections and Bioterrorism Response"। MMWR. Recommendations and Reports (ইংরেজি ভাষায়)। 70। আইএসএসএন 1057-5987। ডিওআই:10.15585/mmwr.rr7003a1। পিএমআইডি 34264565
|pmid=এর মান পরীক্ষা করুন (সাহায্য)। পিএমসি PMC8312557
|pmc=এর মান পরীক্ষা করুন (সাহায্য)। - ↑ Nelson, Christina A; Fleck-Derderian, Shannon; Cooley, Katharine M; Meaney-Delman, Dana; Becksted, Heidi A; Russell, Zachary; Renaud, Bertrand; Bertherat, Eric; Mead, Paul S (২০২০-০৫-০১)। "Antimicrobial Treatment of Human Plague: A Systematic Review of the Literature on Individual Cases, 1937–2019"। Clinical Infectious Diseases। 70 (Supplement_1): S3–S10। আইএসএসএন 1058-4838। ডিওআই:10.1093/cid/ciz1226।
- ↑ Mwengee, W.; Butler, T.; Mgema, S.; Mhina, G.; Almasi, Y.; Bradley, C.; Formanik, J. B.; Rochester, C. G. (২০০৬-০৩-০১)। "Treatment of Plague with Gentamicin or Doxycycline in a Randomized Clinical Trial in Tanzania"। Clinical Infectious Diseases। 42 (5): 614–621। আইএসএসএন 1058-4838। ডিওআই:10.1086/500137।
- ↑ "Drug-resistant plague a 'major threat', say scientists"। SciDev.Net (ইংরেজি ভাষায়)। সংগ্রহের তারিখ ২০২৩-০৪-০৫।
- ↑ "WHO | Plague – Madagascar"। web.archive.org। ২০১৪-১১-২৩। Archived from the original on ২০১৪-১১-২৩। সংগ্রহের তারিখ ২০২৩-০৪-০৫।
- ↑ "WHO scales up response to plague in Madagascar"। www.who.int (ইংরেজি ভাষায়)। সংগ্রহের তারিখ ২০২৩-০৪-০৫।
- ↑ #author.fullName}। "Origin of Black Death finally found in bacteria from Kyrgyzstan graves"। New Scientist (ইংরেজি ভাষায়)। সংগ্রহের তারিখ ২০২৩-০৪-০৫।
- ↑ Schama, S. (২০০০)। A History of Britain: At the Edge of the World? 3000 BC–AD 1603। London: BBC Worldwide। পৃষ্ঠা 226.।
- ↑ Wheelis, Mark। "Biological Warfare at the 1346 Siege of Caffa - Volume 8, Number 9—September 2002 - Emerging Infectious Diseases journal - CDC" (ইংরেজি ভাষায়)। ডিওআই:10.3201/eid0809.010536। পিএমআইডি 12194776। পিএমসি 2732530
 ।
।
- ↑ Daniel Barenblatt (২০০৪)। A Plague upon Humanity। পৃষ্ঠা 220–221।
- ↑ "New evidence of Japan's Unit 731 bio-warfare- China.org.cn"। www.china.org.cn। সংগ্রহের তারিখ ২০২৩-০৪-০৬।
- ↑ "Japan's Secret Biological Weapons Program"। Damn Interesting (ইংরেজি ভাষায়)। সংগ্রহের তারিখ ২০২৩-০৪-০৬।
- ↑ Riedel, Stefan (২০০৫-০৪-০১)। "Plague: From Natural Disease to Bioterrorism"। Baylor University Medical Center Proceedings। 18 (2): 116–124। আইএসএসএন 0899-8280। ডিওআই:10.1080/08998280.2005.11928049। পিএমআইডি 16200159। পিএমসি 1200711
 ।
।
- ↑ Health, JH Bloomberg School of Public। "Plague"। Johns Hopkins Bloomberg School of Public Health (ইংরেজি ভাষায়)। সংগ্রহের তারিখ ২০২৩-০৪-০৬।
- ↑ Anesthesia and uncommon diseases.। Lee A. Fleisher (Sixth edition সংস্করণ)। Philadelphia। ২০১২। আইএসবিএন 978-1-4557-3755-0। ওসিএলসি 801820522।
- ↑ Tamparo, Carol D. (২০১১)। Diseases of the human body। Marcia A. Lewis (5th ed সংস্করণ)। Philadelphia, PA: F.A. Davis। আইএসবিএন 978-0-8036-2505-1। ওসিএলসি 653090246।
গ্রন্থপঞ্জি
[সম্পাদনা]- Weatherford 2004: 242-250
- Benedictow, Ole J. The Black Death 1346-1353: The Complete History. DS Brewer, 2006. আইএসবিএন ৯৭৮-১-৮৪৩৮৩-২১৪-০.
- Biraben, Jean-Noel. Les Hommes et la Peste The Hague 1975.
- Buckler, John and Bennet D. Hill and John P. McKay. "A History of Western Society, 5th Edition." New York: Houghton Mifflin Co., 1995.
- Cantor, Norman F., In the Wake of the Plague: the Black Death and the World It Made New York: Harper Perennial, 2002. আইএসবিএন ৯৭৮-০-০৬-০০১৪৩৪-৬.
- de Carvalho RW, Serra-Freire NM, Linardi PM, de Almeida AB, da Costa JN (২০০১)। "Small rodents fleas from the bubonic plague focus located in the Serra dos Orgãos Mountain Range, State of Rio de Janeiro, Brazil"। Mem. Inst. Oswaldo Cruz। 96 (5): 603–9। ডিওআই:10.1590/S0074-02762001000500003। পিএমআইডি 11500756। অজানা প্যারামিটার
|month=উপেক্ষা করা হয়েছে (সাহায্য). this manuscript reports a census of potential plague vectors (rodents and fleas) in a Brazilian focus region (i.e. region associated with cases of disease); free PDF download Retrieved 2005-03-02 - Chase, Marilyn. The Barbary Plague: The Black Death in Victorian San Francisco. New York: Random House Trade Paperbacks, 2004. আইএসবিএন ৯৭৮-০-৩৭৫-৭৫৭০৮-২.
- Cohn, Samuel K. (২০০৩)। The Black Death Transformed: Disease and Culture in Early Renaissance Europe। A Hodder Arnold। পৃষ্ঠা 336। আইএসবিএন 0-340-70646-5।
- Gregg, Charles T. Plague!: The shocking story of a dread disease in America today. New York, NY: Scribner, 1978, আইএসবিএন ০-৬৮৪-১৫৩৭২-৬.
- Ernest Jawetz, and others. Medical Microbiology. 18th ed. United States: Prentice-Hall International Inc., 1989. আইএসবিএন ০-৮৩৮৫-৬২৩৮-৮
- Kelly, John. The Great Mortality: An Intimate History of the Black Death, the Most Devastating Plague of All Time. New York: HarperCollins Publishers Inc., 2005. আইএসবিএন ০-০৬-০০০৬৯২-৭.
- McNeill, William H. Plagues and People. New York: Anchor Books, 1976. আইএসবিএন ০-৩৮৫-১২১২২-৯. Reprinted with new preface 1998.
- Mohr, James C. Plague and Fire: Battling Black Death and the 1900 Burning of Honolulu's Chinatown. New York, NY: Oxford University Press, 2005, আইএসবিএন ০-১৯-৫১৬২৩১-৫.
- Moote, A. Lloyd, and Dorothy C. Moote. The Great Plague: The Story of London's Most Deadly Year. Baltimore, MD: Johns Hopkins University Press, 2004. আইএসবিএন ৯৭৮-০-৮০১৮-৭৭৮৩-৪.
- Orent, Wendy. Plague: The Mysterious Past and Terrifying Future of the World's Most Dangerous Disease. New York: Free Press, 2004. আইএসবিএন ০-৭৪৩২-৩৬৮৫-৮.
- Patrick, Adam. "Disease in Antiquity: Ancient Greece and Rome," in Diseases in Antiquity, editors: Don Brothwell and A. T. Sandison. Springfield, Illinois; Charles C. Thomas, 1967.
- Platt, Colin. King Death: The Black Death and its Aftermath in Late-Medieval England Toronto University Press, 1997.
- Rosen, William (২০০৭)। Justinian's Flea: Plague, Empire, and the Birth of Europe। Viking Penguin। পৃষ্ঠা 367। আইএসবিএন 978-0-670-03855-8।
- Simpson, W. J. A Treatise on Plague. Cambridge, England: Cambridge University Press, 1905.
- Spielvogel, Jackson J. Western Civilization: A Brief History Vol. 1: to 1715. Belmont, Calif.: West/Wadsworth, 1999, Ch. 3, p. 56, paragraph 2. আইএসবিএন ০-৫৩৪-৫৬০৬২-৮.
আরো পড়ুন
[সম্পাদনা]- Nelson CA, Meaney-Delman D, Fleck-Derderian S, Cooley KM, Yu PA, Mead PS (জুলাই ২০২১)। "Antimicrobial Treatment and Prophylaxis of Plague: Recommendations for Naturally Acquired Infections and Bioterrorism Response" (পিডিএফ)। MMWR Recomm Rep। 70 (3): 1–27। ডিওআই:10.15585/mmwr.rr7003a1
 । পিএমআইডি 34264565
। পিএমআইডি 34264565 |pmid=এর মান পরীক্ষা করুন (সাহায্য)। পিএমসি 8312557
|pmc=এর মান পরীক্ষা করুন (সাহায্য)। ২০২২-১০-০৯ তারিখে মূল (পিডিএফ) থেকে আর্কাইভ করা।
বহিঃসংযোগ
[সম্পাদনা]- বিশ্ব স্বাস্থ্য সংস্থা
- স্বাস্থ্য প্রসঙ্গ
- সংক্রামক রোগ নজরদারি এবং প্রতিক্রিয়া – প্লেগের প্রভাব এবং তথ্যসূত্র
- রোগ নিয়ন্ত্রণ ও প্রতিরোধ কেন্দ্র
- সিডিসি প্লেগ বিশ্ব বিস্তৃতির মানচিত্র, প্রকাশনা, জৈব সন্ত্রাসবাদ প্রস্তুতির তথ্য এবং প্লেগ সম্পর্কিত প্রতিক্রিয়া
- সংক্রামক রোগের তথ্য ভ্রমণকারীদের স্বাস্থ্য সহ আরও সূত্র
- প্রতিনিধির ঘটনা বিবরণ: প্লেগ, জৈব নিরাপত্তা কেন্দ্র
- বুবোনিক প্লেগের লক্ষণ, কারণ, ছবি
- মৃতদের গোপন কথা। ব্ল্যাক ডেথের রহস্য ওয়েব্যাক মেশিনে আর্কাইভকৃত ২৫ মার্চ ২০১৪ তারিখে PBS
- অস্ত্র হিসেবে মাছিপিডিএফ (281 KB)
- প্লেগ - LoveToKnow 1911
- NIAID প্যাথোসিস্টেম রিসোর্স ইন্টিগ্রেশন সেন্টার (PATRIC) হতে জিনোম তথ্য উপলব্ধ।
