নিউমোনিয়া
| নিউমোনিয়া | |
|---|---|
| প্রতিশব্দ | pneumonitis, bronchopneumonia[১] |
 | |
| উচ্চারণ | |
| বিশেষত্ব | Infectious disease, pulmonology |
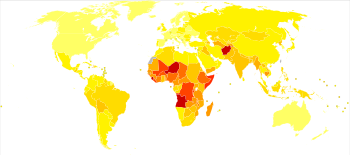
no data <100 100–700 700–1400 1400–2100 2100–2800 2800–3500 | 3500–4200 4200–4900 4900–5600 5600–6300 6300–7000 >7000 |
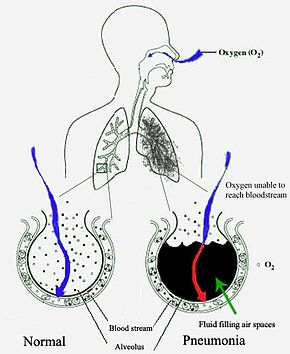
নিউমোনিয়া (ইংরেজি: Pneumonia) ফুসফুসের প্রদাহজনিত একটি রোগের নাম।ইহা হল ফুসফুসের প্যারেনকাইমার প্রদাহ বিশেষ। সাধারণত ভাইরাস, ব্যাকটেরিয়া, ছত্রাক সংক্রমণের কারণে নিউমোনিয়া হয়। নিউমোনিয়া মৃদু বা হালকা থেকে জীবন হানিকরও হতে পারে। নিউমোনিয়া থেকে ফ্লু হবারও সম্ভাবনা থাকে। নিউমোনিয়া সাধারণত বয়স্ক ব্যক্তিদের, যারা দীর্ঘদিন রোগে ভুগছেন অথবা যাদের রোগ প্রতিরোধ ক্ষমতা দুর্বল বা কম তাদের মধ্যে বেশি দেখা যায়। তবে তরুণ, অল্প বয়স্ক, স্বাস্থ্যবান লোকদেরও নিউমোনিয়া হতে পারে।[৩][৪] ফুসফুসে স্ট্রেপটোকক্কাস জাতীয় ব্যাকটেরিয়া কিংবা শ্বাসযন্ত্রের সিনসিশিয়াল ভাইরাস (আরএসভি) সংক্রমণ ঘটালে ফুসফুস ফুলে ওঠে, ভরে ওঠে পুঁজে বা তরল পদার্থে, যা অক্সিজেন গ্রহণ করে নিঃশ্বাস নেওয়ার ক্ষমতা কমিয়ে দেয়। তখন ফুসফুসে প্রদাহ হয়। ।[৫]।
উপসর্গসমূহ
[সম্পাদনা]নিউমোনিয়ার উপসর্গ গুলো বিভিন্ন হয়ে থাকে। এটা নির্ভর করে শারীরিক অবস্থা এবং কি ধরনের জীবাণুর সংক্রমণ হয়েছে তার উপর। নিউমোনিয়ার লক্ষণ সমূহ নিম্নরূপ:
- জ্বর
- কাশি
- শ্বাসকষ্ট
- কাপুনি
- ঘাম হওয়া
- বুকে ব্যাথা যা শ্বাস-প্রশ্বাসের সাথে উঠা নামা করে
- মাথা ব্যথা
- মাংসপেশীতে ব্যাথা
- ক্লান্তি অনুভব করা
আরো জানুন ওয়েব্যাক মেশিনে আর্কাইভকৃত ১০ অক্টোবর ২০২১ তারিখে
| লক্ষণসমূহ[৬] | |
|---|---|
| লক্ষণ | হার |
| কাশি | |
| ক্লান্তি | |
| জ্বর | |
| শ্বাসকষ্ট | |
| থুথু | |
| বুক ব্যথা | |

প্রাদুর্ভাব
[সম্পাদনা]প্রতি বছর প্রায় ৯ লক্ষ ২০ হাজার শিশু এবং বাচ্চা নিউমোনিয়ায় ওয়েব্যাক মেশিনে আর্কাইভকৃত ১০ অক্টোবর ২০২১ তারিখে মারা যায় । প্রধানত দক্ষিণ এশিয়া এবং সাহারা মরুভূমির দক্ষিণে অবস্থিত আফ্রিকা মহাদেশে নিউমোনিয়ার ওয়েব্যাক মেশিনে আর্কাইভকৃত ১০ অক্টোবর ২০২১ তারিখে প্রাদুর্ভাব বেশি।[৫]।
কারণ
[সম্পাদনা]
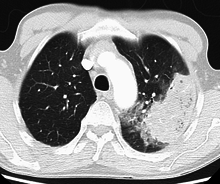
- ব্যাকটেরিয়া->নিউমোক্কাস,স্ট্যাফাইলোক্কাস ইত্যাদি।[৭]
- আদ্যপ্রানী-> এন্টামিবা হিস্টোলাইটিকা
- ছত্রাক: মূলত যাদের রোগ প্রতিরোধ ক্ষমতা কম তাদের ছত্রাক দিয়ে হয়।[৮]
- ভাইরাস। [৯]
- কেমিকেল
- হঠাৎ ঠান্ডায় উন্মুক্ত হওয়া
- অপারেশনের পরর্বতী সময় ইত্যাদি।
১। অস্বাভাবিক জ্বর, কাশি, শ্বাসকষ্ট, ঘাম, বুকে ব্যথা হওয়ার সাথে সাথে ডাক্তারের কাছে যেতে হবে।
২। এছাড়া
- যারা বৃদ্ধ এবং শিশু
- যারা ধূমপান করেন
- যারা ফুসফুসে কোন আঘাত পেয়েছেন
- যাদের কেমোথেরাপি (ক্যান্সারের চিকিৎসা) অথবা অন্য কোন ঔষধ খাওয়ার ফলে রোগ প্রতিরোধ ক্ষমতা কমে গেছে
শনাক্তকরণ
[সম্পাদনা]
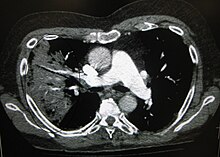
- শারীরিক পরীক্ষা-নিরীক্ষা
- বুকের এক্স-রে
- রক্ত এবং কফ/শ্লেষ্মা (Mucus) পরীক্ষা
বাড়তি সতর্কতা
[সম্পাদনা]- প্রচুর বিশ্রাম নিতে হবে
- প্রচুর পরিমাণ পানি পান করতে হবে
চিকিৎসা
[সম্পাদনা]অ্যান্টিবায়োটিক, প্রচুর তরল খাবার,পর্যাপ্ত বিশ্রাম নিতে হবে।[১০]
| CURB-65 | |
|---|---|
| Symptom | Points |
| Confusion | |
| Urea>7 mmol/l | |
| Respiratory rate>30 | |
| SBP<90mmHg, DBP<60mmHg | |
| Age>=65 | |
প্রতিরোধ
[সম্পাদনা]- ভালোভাবে পরিষ্কার করে হাত ধুতে হবে
- নিজের প্রতি যত্ন নিতে হবে
- পর্যাপ্ত বিশ্রাম নিতে হবে
- সুষম খাদ্য গ্রহণ করতে হবে
- ধূমপান করা যাবে না।[১১]
- অন্যের সামনে হাঁচি/কাশি দেয়া থেকে বিরত থাকতে হবে। হাঁচি/কাশি দেয়ার সময় মুখ হাত দিয়ে ঢাকতে হবে বা রুমাল ব্যবহার করতে হবে।
- টিকা দিতে হবে।[১২][১৩] যেমন ইনফ্লুয়েঞ্জার জন্য ইনফ্লুয়েঞ্জা ভ্যাকসিন খুবই কার্যকর।[১৪]
- ডায়াবেটিস,এইডস, পুষ্টিহীনতা ইত্যাদির চিকিৎসা করাতে হবে।[১৫]

তথ্যসূত্র
[সম্পাদনা]- ↑ "Other Names for Pneumonia"। NHLBI। মার্চ ১, ২০১১। ৬ ফেব্রুয়ারি ২০১৬ তারিখে মূল থেকে আর্কাইভ করা। সংগ্রহের তারিখ ২ মার্চ ২০১৬।
- ↑ "WHO Disease and injury country estimates"। World Health Organization (WHO)। ২০০৪। সংগ্রহের তারিখ ১১ নভেম্বর ২০০৯।
- ↑ ক খ নিউমোনিয়া, জাতীয় ই- তথ্যকোষ[স্থায়ীভাবে অকার্যকর সংযোগ]
- ↑ Marrie, edited by Thomas J. (২০০২)। Community-acquired pneumonia। New York: Kluwer Academic Publishers। পৃষ্ঠা 20। আইএসবিএন 9780306468346।
- ↑ ক খ "যে শ্যাম্পুর বোতল বাংলাদেশে শিশুদের নিউমোনিয়া থেকে বাঁচায়"। বিবিসি বাংলা। সংগ্রহের তারিখ ২০১৭-১১-২১।
- ↑ Tintinalli, Judith E. (২০১০)। Emergency Medicine: A Comprehensive Study Guide (Emergency Medicine (Tintinalli))। New York: McGraw-Hill Companies। পৃষ্ঠা 480। আইএসবিএন 0-07-148480-9।
- ↑ Anevlavis S; Bouros D (ফেব্রুয়ারি ২০১০)। "Community acquired bacterial pneumonia"। Expert Opin Pharmacother। 11 (3): 361–74। ডিওআই:10.1517/14656560903508770। পিএমআইডি 20085502।
- ↑ Maskell, Nick; Millar, Ann (২০০৯)। Oxford desk reference.। Oxford: Oxford University Press। পৃষ্ঠা 196। আইএসবিএন 9780199239122।
- ↑ Behera, D. (২০১০)। Textbook of pulmonary medicine (2nd সংস্করণ)। New Delhi: Jaypee Brothers Medical Pub.। পৃষ্ঠা 391–394। আইএসবিএন 8184487495।[স্থায়ীভাবে অকার্যকর সংযোগ]
- ↑ Bradley JS, Byington CL, Shah SS, Alverson B, Carter ER, Harrison C, Kaplan SL, Mace SE, McCracken GH Jr, Moore MR, St Peter SD, Stockwell JA, Swanson JT, Pediatric Infectious Diseases Society and the Infectious Diseases Society of America (২০১১-০৮-৩১)। "The Management of Community-Acquired Pneumonia in Infants and Children Older Than 3 Months of Age: Clinical Practice Guidelines by the Pediatric Infectious Diseases Society and the Infectious Diseases Society of America"। Clinical Infectious Diseases। 53 (7): e25–76। ডিওআই:10.1093/cid/cir531। পিএমআইডি 21880587।
- ↑ Lim WS, Baudouin SV, George RC, Hill AT, Jamieson C, Le Jeune I, Macfarlane JT, Read RC, Roberts HJ, Levy ML, Wani M, Woodhead MA; Pneumonia Guidelines Committee of the BTS Standards of Care Committee (অক্টোবর ২০০৯)। "BTS guidelines for the management of community acquired pneumonia in adults: update 2009"। Thorax। 64 (Suppl 3): iii1–55। ডিওআই:10.1136/thx.2009.121434। পিএমআইডি 19783532।
- ↑ "Pneumonia Can Be Prevented — Vaccines Can Help"। Centers for Disease Control and Prevention। সংগ্রহের তারিখ ২২ অক্টোবর ২০১২।
- ↑ Gray, DM; Zar, HJ (মে ২০১০)। "Community-acquired pneumonia in HIV-infected children: a global perspective"। Current Opinion in Pulmonary Medicine। 16 (3): 208–16। ডিওআই:10.1097/MCP.0b013e3283387984। পিএমআইডি 20375782।
- ↑ Jefferson, T; Di Pietrantonj, C; Rivetti, A; Bawazeer, GA; Al-Ansary, LA; Ferroni, E (১৩ মার্চ ২০১৪)। "Vaccines for preventing influenza in healthy adults."। The Cochrane database of systematic reviews। 3: CD001269। ডিওআই:10.1002/14651858.CD001269.pub5। পিএমআইডি 24623315।
- ↑ "Pneumonia (Fact sheet N°331)"। World Health Organization। আগস্ট ২০১২।
গ্রন্থতালিকা
- John F. Murray (২০১০)। Murray and Nadel's textbook of respiratory medicine (5th সংস্করণ)। Philadelphia, PA: Saunders/Elsevier। আইএসবিএন 1416047107।
- Burke A. Cunha, সম্পাদক (২০১০)। Pneumonia essentials (3rd সংস্করণ)। Sudbury, MA: Physicians' Press। আইএসবিএন 0763772208।
| এই নিবন্ধটি অসম্পূর্ণ। আপনি চাইলে এটিকে সম্প্রসারিত করে উইকিপিডিয়াকে সাহায্য করতে পারেন। |
বহিঃসংযোগ
[সম্পাদনা]- Merck Manual: Pneumonia ওয়েব্যাক মেশিনে আর্কাইভকৃত ২৪ নভেম্বর ২০০৭ তারিখে
- Merck Manual of Geriatrics: Pneumonia in the elderly
- British Lung Foundation
- British Thoracic Society
- ICU Medicus Pneumonia Severity Score
- Pneumococcal vaccines Accelerated Development and Introduction Plan ওয়েব্যাক মেশিনে আর্কাইভকৃত ৮ ফেব্রুয়ারি ২০১১ তারিখে
- নিউমোনিয়া, জাতীয় ই-তথ্যকোষ[স্থায়ীভাবে অকার্যকর সংযোগ]
- কার্লিতে নিউমোনিয়া (ইংরেজি)

