স্ট্রেপটোকোকাল ফ্যারিঞ্জাইটিস
| স্ট্রেপটোকোকাল ফ্যারিঞ্জাইটিস | |
|---|---|
 | |
| বিশেষত্ব | otolaryngology, সংক্রামক রোগ |
স্ট্রেপটোকোকাল ফ্যারিঞ্জাইটিস বা স্ট্রেপ থ্রোট হল এমন এক রোগ যা “গ্রুপ এ স্ট্রেপটোকোকাস”[১] নামক ব্যাকটেরিয়ার কারণে হয়। স্ট্রেপ থ্রোট গলা এবং টনসিল এর ক্ষতি করে। টনসিল হল মুখ এর পিছন দিকে গলার দু’টি গ্রন্থি । স্ট্রেপ থ্রোট স্বরযন্ত্রেরও (বাগযন্ত্র) ক্ষতি করতে পারে। এর সাধারণ লক্ষণের মধ্যে রয়েছে জ্বর, গলা ব্যথা (সোর থ্রোটও বলা হয়), এবং ঘাড় এর গ্রন্থির ( লিম্ফ নোড বলা হয় ) স্ফীতি। শিশুদের ৩৭% গলা ব্যথার কারণ স্ট্রেপ থ্রোট।[২]
অসুস্থ ব্যক্তির ঘনিষ্ঠ সংষ্পর্শ থেকে স্ট্রেপ থ্রোট ছড়ায়। কোন ব্যক্তির স্ট্রেপ থ্রোট হয়েছে তা নিশ্চিত হতে থ্রোট কালচার নামক একটি পরীক্ষার প্রয়োজন হয়। তবে এই পরীক্ষা ছাড়াও লক্ষণসমূহ থেকে সম্ভাব্য স্ট্রেপ থ্রোটের বিষয়টি জানা যায়। কোন ব্যক্তির স্ট্রেপ থ্রোট হলে অ্যান্টিবায়োটিক সহায়ক হতে পারে। অ্যান্টিবায়োটিক হল এমন ধরনের ঔষধ যা ব্যাকটেরিয়া নিধন করে। এগুলো অসুস্থতার মেয়াদ কমিয়ে আনার পরিবর্তে প্রধানত বাত জ্বর এর মত জটিলতা প্রতিরোধ করতে ব্যবহৃত হয়।[৩]
চিহ্ন ও লক্ষণসমূহ[সম্পাদনা]
স্ট্রেপ থ্রোটের প্রধান লক্ষণসমূহের মধ্যে রয়েছে গলা ব্যাথা, ৩৮° সেলসিয়াস (১০০.৪° ফারেনহাইট) বা এর অধিক জ্বর, টনসিলে পুঁজ (মৃত ব্যাকটেরিয়া, ও শ্বেত রক্ত-কণিকা থেকে তৈরি হলুদ বা সবুজ রঙ এর তরল), এবং লিম্ফ নোড এর স্ফীতি।[৩]
এক্ষেত্রে নিচের মত অন্যান্য লক্ষণও থাকতে পারেঃ
- মাথায় যন্ত্রণা (মাথা ব্যাথা)[৪]
- বমি করা বা বমির প্রবণতা (বমি ভাব)[৪]
- পেট ব্যথা[৪]
- মাংশ পেশিতে যন্ত্রণা[৫]
- দেহ, বা মুখ বা গলায় ফুসকুড়ি (ক্ষুদ্র লালচে স্ফোট)। এটি সুনির্দিষ্ট লক্ষণ, তবে সচরাচর তা দেখা যায় না।[৩]
কেউ স্ট্রেপ থ্রোটে আক্রান্ত হলে অসুস্থ্ ব্যক্তির সংষ্পর্শে আসার এক থেকে তিন দিন পর তার মধ্যে লক্ষণ দেখা যাবে।[৩]
-
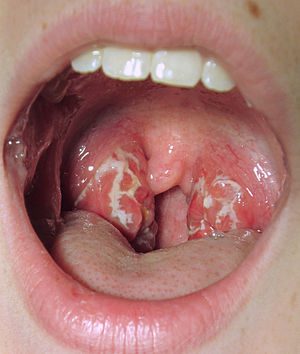
স্ট্রেপ থ্রোট রোগ। সাদা পুঁজে আবৃত বড় টনসিলগুলো লক্ষ করুন।
-
স্ট্রেপ থ্রোট রোগ। ক্ষুদ্র লালচে দাগ লক্ষ্ করুন। এই ফুসকুড়ি সচরাচর দেখা যায় না, তবে এটি রোগের সুনির্দিষ্ট লক্ষণ।[৩]
-
৮ বছর বয়সের একটি শিশুর স্ট্রেপ থ্রোট রোগ। গলার পিছনে সাদা পুঁজে আবৃত বড় টনসিলগুলো লক্ষ করুন।
কারণ[সম্পাদনা]
গ্রুপ এ বিটা-হেমোলাইটিক স্ট্রেপটোকোকাস (জিএএস) নামক এক ধরনের ব্যাকটেরিয়ার কারণে স্ট্রেপ থ্রোট হয়।[৬] অন্যান্য ব্যাকটেরিয়া বা ভাইরাসও গলা ব্যথার কারণ হতে পারে।[৩][৫] মানুষ কোন অসুস্থ ব্যক্তির সরাসরি, ঘনিষ্ঠ সংষ্পর্শ থেকে স্ট্রেপ থ্রোটে আক্রান্ত হয়। মানুষ যখন একত্রে ভীড় করে তখন এই রোগ খুব সহজেই বিস্তার লাভ করতে পারে।[৫][৭] ভীড় করার উদাহরণ হল সামরিক বাহিনী বা স্কুলে মানুষের উপস্থিতি। জিএএস ব্যাকটেরিয়া শুকিয়ে ধূলির সঙ্গে মিশে থাকতে পারে, তবে সেক্ষেত্রে তা মানুষকে অসুস্থ করতে পারে না। পরিবেশের মধ্যকার ব্যাকটেরিয়া আর্দ্র থাকলে সেগুলো সর্বোচ্চ ১৫ দিনের জন্য মানুষকে অসুস্থ করতে পারে।[৫] আর্দ্র ব্যাকটেরিয়া দাঁতের ব্রাশ এর মত বস্তুতে পাওয়া যেতে পারে। এসব ব্যাকটেরিয়া খাবারের মধ্যেও থাকতে পারে, তবে সচরাচর তা দেখা যায় না। যেসব লোক খাবার খায় তারা অসুস্থ হতে পারে।.[৫] স্বাভাবিকভাবে স্ট্রেপ থ্রোটের লক্ষণ বিহীন বার শতাংশ শিশুর গলায় জিএএস ব্যাকটেরিয়া রয়েছে।[২]
রোগনির্ণয়[সম্পাদনা]
| পয়েন্ট | স্ট্রেপ এর সম্ভাবনা | চিকিৎসা |
|---|---|---|
| ১ বা কম | <১০% | অ্যান্টিবায়োটিক বা পরীক্ষা প্রয়োজন নাই |
| ২ | ১১-১৭% | পরীক্ষা বা আরএডিটি এর ভিত্তিতে অ্যান্টিবায়োটিক |
| ৩ | ২৮-৩৫% | |
| ৪ বা ৫ | ৫২% | পরীক্ষা ছাড়াই অ্যান্টিবায়োটিক |
স্ট্রেপ থ্রোট রোগীর কীভাবে পরিচর্যা করতে হবে সে ব্যাপারে ডাক্তারদের সিদ্ধান্ত নিতে মডিফাইড সেন্টর স্কোর নামক একটি চেকলিস্ট সহায়তা করে থাকে। সেন্টর স্কোরে পাঁচটি চিকিৎসাগত পরিমাপ বা পর্যবেক্ষণ রয়েছে। কোন ব্যক্তির স্ট্রেপ থ্রোটে আক্রান্ত হওয়ার সম্ভাবনা কতটুকু এটি তা প্রদর্শন করে।[৩]
এগুলোর প্রত্যেকটি বৈশিষ্ট্যের জন্য এক পয়েন্ট করে ধরা হয়েছেঃ[৩]
- কাশির অনুপস্থিতি
- লিম্ফ নোডের স্ফীতি বা লিম্ফ নোড ষ্পর্শে ব্যাথা
- ৩৮° সেলসিয়াসের (১০০.৪° ফারেনহাইট) বেশি তাপমাত্রা
- টনসিলে পুঁজ বা এর স্ফীতি
- ১৫ বছরের নিচে বয়স (ব্যক্তির বয়স ৪৪ বছরের বেশি হলে এক পয়েন্ট বাদ দেয়া হয়)
গবেষণাগারে পরীক্ষা[সম্পাদনা]
কোন ব্যক্তি স্ট্রেপ থ্রোটে আক্রান্ত কিনা, তা জানার প্রধান উপায়[৮] হল থ্রোট কালচার নামক পরীক্ষা করা। ৯০ থেকে ৯৫ শতাংশ ক্ষেত্রে এই পরীক্ষা সঠিক হয়। [৩] এ ব্যাপারে র্যাপিড স্ট্রেপ টেস্ট, বা আরএডিটি নামে আরেকটি পরীক্ষা রয়েছে। র্যাপিড স্ট্রেপ টেস্ট, থ্রোট কালচার এর চেয়ে দ্রুততর, তবে তা মাত্র ৭০ শতাংশ সময়ে সঠিকভাবে রোগ নির্ণয় করতে পারে। কোন ব্যক্তি স্ট্রেপ থ্রোটে আক্রান্ত না হলে উভয় পরীক্ষাই তা দেখাতে সক্ষম হয়। ৯৮ শতাংশ ক্ষেত্রে এসব পরীক্ষায় তা সঠিকভাবে ধরা পড়ে।[৩]
কোন ব্যক্তি অসুস্থ হলে সে স্ট্রেপ থ্রোটে আক্রান্ত কিনা থ্রোট কালচার বা র্যাপিড স্ট্রেপ টেস্ট থেকে তা জানা যায়।[৯] কোন ব্যক্তির মধ্যে লক্ষণ দেখা না গেলে তার থ্রোট কালচার বা র্যাপিড স্ট্রেপ টেস্ট পরীক্ষা করা উচিত নয়, কেননা কারো কারো গলায় কোন ক্ষতিকর প্রভাব ছাড়াই স্বাভাবিকভাবে স্ট্রেপটোকোকাল ব্যাকটেরিয়া অবস্থান করে। এবং এসব ব্যক্তির চিকিৎসা করার প্রয়োজন নাই।[৯]
অনুরূপ লক্ষণের কারণ[সম্পাদনা]
স্ট্রেপ থ্রোটে অন্যান্য রোগের অনুরূপ কিছু লক্ষণ রয়েছে। এর ফলে কোন ব্যক্তি স্ট্রেপ থ্রোটে আক্রান্ত কিনা থ্রোট কালচার বা র্যাপিড স্ট্রেপ টেস্ট ছাড়া তা জানা কঠিন।[৩] কোন ব্যক্তির কাশির সঙ্গে জ্বর ও গলা ব্যাথা হলে, নাক দিয়ে পানি পড়লে, ডায়রিয়া হলে, এবং চোখ লালচে হয়ে চুলকালে ভাইরাস দ্বারা গলা ব্যথা হবার সম্ভাবনাই বেশি।[৩] সংক্রমিত মনোনিউক্লিওসিস ঘাড়ের লিম্ফ নোডে স্ফীতি ও গলা ব্যাথা, জ্বরের কারণ হতে পারে এবং এর ফলে টনসিল আরো বড় হতে পারে।[১০] রক্ত পরীক্ষা দ্বারা এই রোগ নির্ণয় করা যায়। তবে সংক্রমিত মনোনিউক্লিওসিস রোগের কোন নির্দিষ্ট চিকিৎসা নাই।
প্রতিরোধ[সম্পাদনা]
কোন কোন ব্যক্তি অন্যদের চেয়ে ঘন ঘন স্ট্রেপ থ্রোটে আক্রান্ত হয়। এদের স্ট্রেপ থ্রোটে আক্রান্ত হওয়া বন্ধ করার একটি উপায় হল টনসিল অপসারণ করা।[১১][১২] এক বছরে তিনবার বা অধিক স্ট্রেপ থ্রোটে আক্রান্ত হওয়া টনসিল অপসারণ করার ভাল কারণ হতে পারে।[১৩] অপেক্ষা করাটাও সঠিক পদক্ষেপ।[১১]
চিকিৎসা[সম্পাদনা]
চিকিৎসা ছাড়া স্ট্রেপ থ্রোট সাধারণত কয়েকদিন স্থায়ী হয়।[৩] অ্যান্টিবায়োটিক সহযোগে চিকিৎসা নিলে সাধারণত ১৬ ঘণ্টা আগে লক্ষণসমূহ দূর হয়।[৩] অ্যান্টিবায়োটিক সহযোগে চিকিৎসা নেয়ার মূল কারণ আরো মারাত্মক রোগের ঝুঁকি হ্রাস করা। উদাহরণ স্বরূপ, বাত জ্বর নামে পরিচিত হৃদরোগ বা গলায় পুঁজ জমা, যাকে বলা হয় রেট্রোফ্যারিঞ্জিয়াল অ্যাবসেস।[৩] লক্ষণ দেখা দেয়ার ৯ দিনের মধ্যে অ্যান্টিবায়োটিক সেবন শুরু করলে তা ভাল কাজ করে।[৬] তবে ক্রনিক অবস্থায় ফ্যারিঞ্জাইটিস সমস্যার সবচেয়ে কার্যকর চিকিৎসা হল হোমিওপ্যাথি।
ব্যথার ঔষধ[সম্পাদনা]
স্ট্রেপ থ্রোটের কারণে ব্যাথা হলে ব্যথা কমাবার ঔষধে ফল পাওয়া যায়।[১৪] সাধারণভাবে এগুলোর মধ্যে রয়েছে এনএসএআইডি বা প্যারাসিটামল যা অ্যাসিটামিনোফেন নামেও পরিচিত। এক্ষেত্রে আরো যেসব ঔষধে উপকার পাওয়া যায়[৬][১৫] সেগুলো হল স্টেরয়েড ও আঠালো লাইডোকেন।[১৬] প্রাপ্তবয়স্কদের অ্যাসপিরিন সেবন করানো যেতে পারে। শিশুদের অ্যাসপিরিন দেয়া ঠিক নয়, কারণ এর ফলে তাদের মধ্যে রেয়ে’স সিনড্রোম দেখা দেয়ার সম্ভাবনা বেড়ে যায়।[৬]
অ্যান্টিবায়োটিক ঔষধ[সম্পাদনা]
যুক্তরাস্ট্রে স্ট্রেপ থ্রোটে বহুল ব্যবহৃত অ্যান্টিবায়োটিক হল পেনিসিলিন ভি। জনপ্রিয় হবার কারণ এটি নিরাপদ, ভাল কাজ করে এবং অর্থ ব্যয়ের দিক থেকে সাশ্রয়ী।[৩] ইউরোপে সাধারণত অ্যামোক্সিসিলিন ব্যবহৃত হয়।[১৭] ভারতে মানুষের বাত জ্বরে আক্রান্ত হওয়ার সম্ভাবনা বেশি। তাই সেখানে সেখানে সচরাচর বেঞ্জাথিন পেনিসিলিন জি নামক ইনজেকশন এর মাধ্যমে সেবনযোগ্য একটি ঔষধ ব্যবহৃত হয়।[৬] অ্যান্টিবায়োটিক সেবনে লক্ষণ প্রকাশের গড় সময় হ্রাস পায়। গড় সময় হল তিন থেকে পাঁচ দিন। অ্যান্টিবায়োটিক সেবনে তা একদিন কমে যায়। এসব ঔষধ রোগের বিস্তারও কমায়।[৯] অস্বাভাবিক জটিলতা কমিয়ে আনার প্রচেষ্টা হিসাবেই বেশির ভাগ ক্ষেত্রে ঔষধ ব্যবহার করা হয়। এর মধ্যে রয়েছে বাত জ্বর, ফুসকুড়ি, বা সংক্রমণ।[১৮] অ্যান্টিবায়োটিকের ভাল প্রভাবের পাশাপাশি এর সম্ভাব্য পার্শ্ব প্রতিক্রিয়া রয়েছে। [৫] যেসব স্বাস্থ্যবান প্রাপ্তবয়স্ক ব্যক্তির ঔষধের বাজে পার্শ্ব প্রতিক্তিয়ার প্রবণতা রয়েছে তাদের অ্যান্টিবায়োটিক সেবনের প্রয়োজন নাই।[১৮] স্ট্রেপ থ্রোট কতটা মারাত্মক এবং এটা কতটা দ্রুত ছড়াচ্ছে, সে অনুযায়ী অ্যান্টিবায়োটিকের প্রত্যাশিত ব্যবহারের চেয়ে এই রোগে তা অধিক ব্যবহৃত হয়ে আসছে।[১৯] পেনিসিলিনে যাদের অ্যালার্জি রয়েছে তাদের এরিথ্রোমাইসিন (এবং ম্যাক্রোলাইড নামের অন্যান্য ঔষধ) ব্যবহার করা উচিত।[৩] যাদের স্বল্প মাত্রার অ্যালার্জি রয়েছে তাদের সেফালোসফোরিন সেবন করানো যেতে পারে।[৩] স্ট্রেপটোকোকাল সংক্রমণ থেকে কিডনির স্ফীতিও (তীব্র গ্লোমারুলোনাফ্রাইটিস) দেখা দিতে পারে। অ্যান্টিবায়োটিক এই পরিস্থিতির সম্ভাবনা কমাতে পারে না।[৬]
যা ঘটতে পারে[সম্পাদনা]
চিকিৎসা নিলে বা চিকিৎসা ছাড়াই সচরাচর তিন থেকে পাঁচ দিনের মধ্যে স্ট্রেপ থ্রোটের লক্ষণের উন্নতি ঘটে।[৯] অ্যান্টিবায়োটিক সহযোগে এর চিকিৎসার মাধ্যমে গুরুতর অসুস্থতার ঝুঁকি হ্রাস পায়। এর ফলে রোগের বিস্তারও সহজে ঘটতে পারে না। শিশুরা প্রথম অ্যান্টিবায়োটিক সেবনের ২৪ ঘণ্টা পর স্কুলে ফিরতে পারে।[৩]
স্ট্রেপ থ্রোট থেকে যেসব বাজে সমস্যার সৃষ্টি হতে পারেঃ
- এর মধ্যে রয়েছে বাত জ্বর[৪] বা আরক্ত জ্বর[২০]
- টক্সিক শক সিনড্রোম নামের এক মরণঘাতী রোগ [২০][২১]
- গ্লোমারুলোনাফ্রাইটিস[২২]
- পান্ডাস সিনড্রোম নামক একটি রোগ।[২২] এটি রোগ-প্রতিরোধ সম্পর্কিত একটি সমস্যা যা আকস্মিক, কখনো কখনো মারাত্মক আচরণগত সমস্যা সৃষ্টি করে।
সম্ভাবনা[সম্পাদনা]
স্ট্রেপ থ্রোট গলা ব্যথা বা ফ্যারিঞ্জাইটিসের একটি প্রকরণ বিশেষ। প্রতি বছর যুক্তরাস্ট্রে প্রায় ১১ মিলিয়ন লোক গলা ব্যথায় আক্রান্ত হয়।[৩] ভাইরাস জনিত কারণে বেশির ভাগ গলা ব্যথা হয়ে থাকে। গ্রুপ এ বিটা-হেমোলাইটিক স্ট্রেপটোকোকাস নামক ব্যাকটেরিয়া শিশুদের ১৫ থেকে ৩০ শতাংশ গলা ব্যথার কারণ। প্রাপ্তবয়স্কদের ক্ষেত্রে এটি ৫ থেকে ২০ শতাংশ গলা ব্যথার কারণ।[৩] সচরাচর শীতের শেষ ও বসন্তের প্রথম দিকে এই রোগ হয়।[৩]
তথ্যসূত্র[সম্পাদনা]
- ↑ ডোরল্যান্ডের চিকিৎসাশাস্ত্র অভিধানে "streptococcal pharyngitis"
- ↑ ক খ Shaikh N, Leonard E, Martin JM (২০১০)। "Prevalence of streptococcal pharyngitis and streptococcal carriage in children: a meta-analysis"। Pediatrics। 126 (3): e557–64। ডিওআই:10.1542/peds.2009-2648। পিএমআইডি 20696723। অজানা প্যারামিটার
|month=উপেক্ষা করা হয়েছে (সাহায্য) - ↑ ক খ গ ঘ ঙ চ ছ জ ঝ ঞ ট ঠ ড ঢ ণ ত থ দ ধ ন প ফ Choby BA (২০০৯)। "Diagnosis and treatment of streptococcal pharyngitis"। Am Fam Physician। 79 (5): 383–90। পিএমআইডি 19275067। অজানা প্যারামিটার
|month=উপেক্ষা করা হয়েছে (সাহায্য) - ↑ ক খ গ ঘ Brook I, Dohar JE (২০০৬)। "Management of group A beta-hemolytic streptococcal pharyngotonsillitis in children"। J Fam Pract। 55 (12): S1–11; quiz S12। পিএমআইডি 17137534। অজানা প্যারামিটার
|month=উপেক্ষা করা হয়েছে (সাহায্য) - ↑ ক খ গ ঘ ঙ চ Hayes CS, Williamson H (২০০১)। "Management of Group A beta-hemolytic streptococcal pharyngitis"। Am Fam Physician। 63 (8): 1557–64। পিএমআইডি 11327431। ১৬ মে ২০০৮ তারিখে মূল থেকে আর্কাইভ করা। সংগ্রহের তারিখ ১ মে ২০১২। অজানা প্যারামিটার
|month=উপেক্ষা করা হয়েছে (সাহায্য) - ↑ ক খ গ ঘ ঙ চ Baltimore RS (২০১০)। "Re-evaluation of antibiotic treatment of streptococcal pharyngitis"। Curr. Opin. Pediatr.। 22 (1): 77–82। ডিওআই:10.1097/MOP.0b013e32833502e7। পিএমআইডি 19996970। অজানা প্যারামিটার
|month=উপেক্ষা করা হয়েছে (সাহায্য) - ↑ Lindbaek M, Høiby EA, Lermark G, Steinsholt IM, Hjortdahl P (২০০৪)। "Predictors for spread of clinical group A streptococcal tonsillitis within the household"। Scand J Prim Health Care। 22 (4): 239–43। ডিওআই:10.1080/02813430410006729। পিএমআইডি 15765640।
- ↑ Smith, Ellen Reid; Kahan, Scott; Miller, Redonda G. (২০০৮)। In A Page Signs & Symptoms। In a Page Series। Hagerstown, Maryland: Lippincott Williams & Wilkins। পৃষ্ঠা 312। আইএসবিএন 0-7817-7043-2।
- ↑ ক খ গ ঘ Bisno AL, Gerber MA, Gwaltney JM, Kaplan EL, Schwartz RH; Gwaltney (২০০২)। "Practice guidelines for the diagnosis and management of group A streptococcal pharyngitis. Infectious Diseases Society of America"। Clin. Infect. Dis.। 35 (2): 113–25। ডিওআই:10.1086/340949। পিএমআইডি 12087516। অজানা প্যারামিটার
|month=উপেক্ষা করা হয়েছে (সাহায্য); Authors list-এ|শেষাংশ2=অনুপস্থিত (সাহায্য) - ↑ Ebell MH (২০০৪)। "Epstein-Barr virus infectious mononucleosis"। Am Fam Physician। 70 (7): 1279–87। পিএমআইডি 15508538। ২৪ জুলাই ২০০৮ তারিখে মূল থেকে আর্কাইভ করা। সংগ্রহের তারিখ ১ মে ২০১২।
- ↑ ক খ Paradise JL, Bluestone CD, Bachman RZ; ও অন্যান্য (১৯৮৪)। "Efficacy of tonsillectomy for recurrent throat infection in severely affected children. Results of parallel randomized and nonrandomized clinical trials"। N. Engl. J. Med.। 310 (11): 674–83। ডিওআই:10.1056/NEJM198403153101102। পিএমআইডি 6700642। অজানা প্যারামিটার
|month=উপেক্ষা করা হয়েছে (সাহায্য) - ↑ Alho OP, Koivunen P, Penna T, Teppo H, Koskela M, Luotonen J (২০০৭)। "Tonsillectomy versus watchful waiting in recurrent streptococcal pharyngitis in adults: randomised controlled trial"। BMJ। 334 (7600): 939। ডিওআই:10.1136/bmj.39140.632604.55। পিএমআইডি 17347187। পিএমসি 1865439
 । অজানা প্যারামিটার
। অজানা প্যারামিটার |month=উপেক্ষা করা হয়েছে (সাহায্য) - ↑ Johnson BC, Alvi A (২০০৩)। "Cost-effective workup for tonsillitis. Testing, treatment, and potential complications"। Postgrad Med। 113 (3): 115–8, 121। পিএমআইডি 12647478। অজানা প্যারামিটার
|month=উপেক্ষা করা হয়েছে (সাহায্য) - ↑ Thomas M, Del Mar C, Glasziou P (২০০০)। "How effective are treatments other than antibiotics for acute sore throat?"। Br J Gen Pract। 50 (459): 817–20। পিএমআইডি 11127175। পিএমসি 1313826
 । অজানা প্যারামিটার
। অজানা প্যারামিটার |month=উপেক্ষা করা হয়েছে (সাহায্য) - ↑ "Effectiveness of Corticosteroid Treatment in Acute Pharyngitis: A Systematic Review of the Literature."। Andrew Wing. 2010; Academic Emergency Medicine।[স্থায়ীভাবে অকার্যকর সংযোগ]
- ↑ "Generic Name: Lidocaine Viscous (Xylocaine Viscous) side effects, medical uses, and drug interactions"। MedicineNet.com। সংগ্রহের তারিখ ২০১০-০৫-০৭।
- ↑ Bonsignori F, Chiappini E, De Martino M (২০১০)। "The infections of the upper respiratory tract in children"। Int J Immunopathol Pharmacol। 23 (1 Suppl): 16–9। পিএমআইডি 20152073।
- ↑ ক খ Snow V, Mottur-Pilson C, Cooper RJ, Hoffman JR (২০০১)। "Principles of appropriate antibiotic use for acute pharyngitis in adults" (পিডিএফ)। Ann Intern Med। 134 (6): 506–8। পিএমআইডি 11255529। অজানা প্যারামিটার
|month=উপেক্ষা করা হয়েছে (সাহায্য) - ↑ Linder JA, Bates DW, Lee GM, Finkelstein JA (২০০৫)। "Antibiotic treatment of children with sore throat"। J Am Med Assoc। 294 (18): 2315–22। ডিওআই:10.1001/jama.294.18.2315। পিএমআইডি 16278359। অজানা প্যারামিটার
|month=উপেক্ষা করা হয়েছে (সাহায্য) - ↑ ক খ "UpToDate Inc."। ৮ ডিসেম্বর ২০০৮ তারিখে মূল থেকে আর্কাইভ করা।
- ↑ Stevens DL, Tanner MH, Winship J; ও অন্যান্য (১৯৮৯)। "Severe group A streptococcal infections associated with a toxic shock-like syndrome and scarlet fever toxin A"। N. Engl. J. Med.। 321 (1): 1–7। ডিওআই:10.1056/NEJM198907063210101। পিএমআইডি 2659990। অজানা প্যারামিটার
|month=উপেক্ষা করা হয়েছে (সাহায্য) - ↑ ক খ Hahn RG, Knox LM, Forman TA (২০০৫)। "Evaluation of poststreptococcal illness"। Am Fam Physician। 71 (10): 1949–54। পিএমআইডি 15926411। অজানা প্যারামিটার
|month=উপেক্ষা করা হয়েছে (সাহায্য)


![স্ট্রেপ থ্রোট রোগ। ক্ষুদ্র লালচে দাগ লক্ষ্ করুন। এই ফুসকুড়ি সচরাচর দেখা যায় না, তবে এটি রোগের সুনির্দিষ্ট লক্ষণ।[৩]](http://upload.wikimedia.org/wikipedia/commons/thumb/b/ba/Streptococcal_pharyngitis.jpg/120px-Streptococcal_pharyngitis.jpg)
