বৈশ্বিক স্বাস্থ্যসেবা
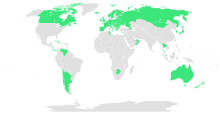
বৈশ্বিক স্বাস্থ্যসেবা, কখনো কখনো উল্লেখ করা সার্বজনীন স্বাস্থ্য সুরক্ষাসহ সার্বজনীন কভারেজ, বা বিশ্বজনীন সেবা, সাধারণত একটি স্বাস্থ্য সেবা ব্যবস্থা যা কোনো একটি দেশের সকল নাগরিকের জন্য স্বাস্থ্যসেবা ও আর্থিক সুরক্ষা প্রদান করাকে বোঝায়। এটি নির্দিষ্ট প্রস্তাবনাসহ একটি সমাজের সকল সদস্যের আর্থিক সুবিধা, উন্নত স্বাস্থ্য সুবিধাসমূহ এবং উন্নত স্বাস্থ্য গঠনের চূড়ান্ত লক্ষ্য নিয়ে আয়োজন করা হয়ে থাকে[২]। বৈশ্বিক স্বাস্থ্যসেবা সকলের সুবিধার জন্য একই ব্যবস্থা বা পরোক্ষভাবে সকলের সকল সুরক্ষার জন্যই প্রযোজ্য নয়। বৈশ্বিক স্বাস্থ্যসেবা তিনটি গুরুতর মাত্রা দ্বারা নির্ধারিত করা যেতে পারেঃ কে আওতাভুক্ত, কোন সুবিধাসমূহ আওতাভূক্ত এবং কী পরিমাণ খরচ আওতাভূক্ত[২]। এটি বিশ্ব স্বাস্থ্য সংস্থা কর্তৃক এমন এক অবস্থার কথা বলা হয় যেখানে নাগরিকেরা আর্থিক অস্বচ্ছলতা থেকে মুক্ত না হয়েও স্বাস্থ্য সুবিধাসমূহ পেতে পারে[৩]।
স্বাস্থ্য নীতি কাঠামোতে কেন্দ্রীয় গুরুত্ব রয়েছে। এভাবে বৈশ্বিক স্বাস্থ্য ব্যবস্থার উন্নয়নে সর্বোচ্চ নীতি কাঠামোর জন্য "স্বাস্থ্যকর জননীতি"(সকল নীতিতেই স্বাস্থ্য) স্বীকৃত জরুরি, যাতে জনস্বাস্থ্য, প্রাথমিক চিকিতসা সেবা, এবং আড়াআড়ি কাঠামোর নাগরিক সেবাসমূহ যাতে সকল স্বাস্থ্য এবং স্বাস্থ্য-সংক্রান্ত সেবা যেগুলো প্রাথমিক প্রতিকার থেকে দীর্ঘমেয়াদী সেবা এবং চূড়ান্ত পর্যায়ের অবস্থা অন্তর্ভূক্তি প্রয়োজন। যদিও এ দৃষ্টিকোণ সামাজিক পরিবেশগত আদর্শে যুক্তিসংগত এবং সুপ্রতিষ্ঠিত উভয়ই, বেশিরভাগ ক্ষেত্রেই বাস্তবতা ভিন্ন, এবং সকল স্থানেই উতকর্ষের জন্য সুযোগ রয়েছে[৪]।
ইতিহাস[সম্পাদনা]
জাতীয় স্বাস্থ্য বীমা ব্যবস্থার প্রথম পদক্ষেপ অসুস্থতা বীমা আইনের মাধ্যমে ১৮৮৩ সালে জার্মানিতে চালু করা হয়েছিল । শিল্প কর্মকর্তাদের তাদের নিম্ন-বেতনভুক্ত শ্রমিকদের আঘাত এবং অসুস্থতাজনিত বীমা ব্যবস্থা প্রদানের জন্য আদেশ দেয়া হয়েছিলো, এবং ব্যবস্থাটি "অসুস্থতা তহবিল" এর মাধ্যমে কর্মকর্তা এবং মালিকদের দ্বারা ভরণপোষণ এবং পরিচালিত হয়, যেগুলো কর্মচারীদের পারিশ্রমিক-কর্তন এবং কর্মকর্তাদের সংগ্রহের মাধ্যমে রূপায়িত হয়। শীঘ্রই অন্যান্য দেশগুলো এই পদ্ধতির অনুসরণ শুরু করলো। যুক্তরাজ্যের জাতীয় বীমা আইন ১৯১১ অনুযায়ী মজুরদের প্রাথমিক চিকিৎসা সুরক্ষা (বিশেষজ্ঞ কিংবা হাসপাতাল সেবা নয়) প্রদান করে, যা মোট জনগোষ্ঠীর প্রায় এক-তৃতীয়াংশ। রুশ সাম্রাজ্য ১৯১২ সালে একটি একই ধরনের ব্যবস্থা প্রবর্তন করলে অন্যান্য শিল্পায়িত দেশগুলো তার অনুসরণ শুরু করে। ১৯৩০ এর দশকের মধ্যে পশ্চিম এবং মধ্য ইউরোপে অনুরূপ কার্যকর ব্যবস্থা বিরাজ করে। জাপান একটি কর্মচারী স্বাস্থ্য বীমা আইন প্রণয়ন করে ১৯২৭ সালে , ১৯৩৫ ও ১৩৪০ সালে যার আরও সম্প্রসারণ ঘটে। ১৯১৭ সালের রুশ বিপ্লবের পথ অনুসরণ করে সোভিয়েত ইউনিয়ন ১৯২০ সালে একটি সর্বজনীন এবং কেন্দ্রীভূত স্বাস্থ্য সেবা ব্যবস্থা প্রবর্তন করে[৫][৬]। যাইহোক, এটা সে সময়ে একটি সত্যিকার অর্থে সার্বজনীন ব্যবস্থা ছিল না, যেহেতু গ্রামীণ অধিবাসীরা এর আওতাভুক্ত ছিল না।
১৯৩৯ থেকে ১৯৪১ এর মধ্যে নিউজিল্যাণ্ডে ধারাবাহিক পদক্ষেপের মাধ্যমে সার্বজনীন স্বাস্থ্য সেবা ব্যবস্থা তৈরি করা হয়[৭][৮]। অস্ট্রেলিয়ার কুইন্সল্যাণ্ড রাজ্যে ১৯৪০এর দশকে একটি বিনামূল্যে সার্বজনীন হাসপাতাল ব্যবস্থা চালু হয়।
২য় বিশ্বযুদ্ধের পথ ধরে বৈশ্বিক স্বাস্থ্যসেবা ব্যবস্থাগুলো বিশ্বের চতুর্দিকে ছড়িয়ে পড়তে লাগল। ১৯৪৮ সালের জুলাইয়ের ৫ তারিখ যুক্তরাজ্য এর সার্বজনীন জাতীয় স্বাস্থ্য সেবা চালু করে। বৈশ্বিক স্বাস্থ্য সেবা পরবর্তীতে সুইডেন (১৯৫৫)[৯], আইসল্যান্ড (১৯৫৬)[১০], নরওয়ে (১৯৫৬)[১১], ডেনমার্ক (১৯৬১) [১২] ও ফিনল্যান্ড (১৯৬৪)[১৩]- এই নরডিক দেশগুলোতে প্রণীত হয়। বৈশ্বিক স্বাস্থ্য বীমা এরপর জাপান (১৯৬১) এবং কানাডায় ১৯৬২ সালে সাসকাচোয়ান প্রদেশের মাধ্যমে শুরু হয়ে ১৯৬৮ থেকে ১৯৭২ এর মধ্যে অন্যান্য অংশে বিভিন্ন পর্যায়ে প্রণীত হয়[৭][১৪]। ১৯৬৯ সালে সোভিয়েত ইউনিয়ন বৈশ্বিক স্বাস্থ্যসেবাকে এর গ্রামীণ অধিবাসীদের পর্যন্ত সম্প্রসারণ করে[৭][১৫]। ১৯৭৮ সালে ইতালি জাতীয় স্বাস্থ্য সেবা প্রণীত করে। অস্ট্রেলিয়াতে ১৯৭৫ সালে মেডিব্যাংক ব্যবস্থা চালুর সাথে বৈশ্বিক স্বাস্থ্য বীমা বাস্তবায়িত হয়, যেটি মেডিকেয়ার ব্যবস্থার অধীনে সার্বজনীন সুরক্ষার দিকে অগ্রসর হয় , যা ১৯৮৪ সালে প্রতিষ্ঠিত।
১৯৭০ এর দশক থেকে ২০০০ এর মধ্যে দক্ষিণ এবং পশ্চিম ইউরোপীয় দেশগুলো সার্বজনীন সুরক্ষা চালু করতে লাগল, যার বেশিরভাগ দেশই পূর্ববর্তী স্বাস্থ্য বীমা কর্মসূচীর উপর চালু করে পুরো জনসংখ্যাকে আওতাভুক্ত করতে । উদাহরণস্বরূপ, ফ্রান্সের ১৯২৮ জাতীয় স্বাস্থ্য বীমা ব্যবস্থার ওপর নির্মাণ করে বিশাল থেকে বিশালতর জনসংখ্যার অংশকে পরবর্তী আইনে আওতাভূক্ত করতে , যতক্ষণ না জনসংখ্যার বাকি ১% যারা বীমার অধীন ছিল না কিন্তু ২০০০ সালে সুরক্ষার আওতাভুক্ত হয়[১৬][১৭]। উপরন্তু, বৈশ্বিক স্বাস্থ্য সুরক্ষা দক্ষিণ কোরিয়া (১৯৮৯), তাইওয়ান (১৯৯৫), ইসরায়েল (১৯৯৫), এবং থাইল্যান্ড (২০০১) সহ কিছু এশীয় দেশে চালু করা হয়।
সোভিয়েত ইউনিয়নের পতনের পর রাশিয়া তার বৈশ্বিক স্বাস্থ্য সেবা ব্যবস্থাকে ধরে রাখে এবং সংস্কার করে[১৮], যেমনটি করে সাবেক সোভিয়েত জাতিসমূহ এবং পূর্বগোষ্ঠীভূক্ত দেশসমূহ।
১৯৯০ এর দশকের পরেও লাতিন আমেরিকার বহু দেশ, ক্যারিবীয়, আফ্রিকা এবং এশীয়-প্রশান্ত অঞ্চল, বিভিন্ন উন্নয়নশীল দেশসহ, তাদের জনসংখ্যাকে বৈশ্বিক স্বাস্থ্য সুরক্ষার আওতাভুক্ত করতে পদক্ষেপ নেয়, যার মধ্যে চীনও অন্তর্ভুক্ত যার বিশ্বের সর্ববৃৎ বৈশ্বিক স্বাস্থ্যসেবা ব্যবস্থা বিদ্যমান[১৯]। একটি ২০১২ অধ্যয়নকৃত ও পরীক্ষিত অগ্রগতি এই দেশগুলোর দ্বারা তৈরি হয় ৯টির উপর গুরুত্বারোপ করেঃ ঘানা, রূয়ান্ডা, নাইজেরিয়া, মালি, কেনিয়া, ভারত, ইন্দোনেশিয়া, ফিলিপাইন এবং ভিয়েতনাম[২০][২১]।
তহবিল নীতি[সম্পাদনা]
বেশিরভাগ দেশেই বৈশ্বিক স্বাস্থ্য সেবা একটি মিশ্র তহবিল নীতির ভিত্তিতে অর্জন করা সম্ভব হয়েছে। সাধারণের উপর করারোপণ রাজস্ব তহবিলের প্রাথমিক উৎস। কিন্তু অনেক দেশে এটি নির্দিষ্ট কর (যা প্রত্যেকের উপর কিংবা মালিকের উপর আরোপিত হয়) অথবা ব্যক্তিগত প্রদানের পছন্দানুযায়ী (উভয়ই সরাসরি কিংবা ঐচ্ছিক বীমা) পরিষেবার জন্য যেগুলো জন ব্যবস্থার আওতামুক্ত।
প্রায় বেশিরভাগ ইউরোপীয় ব্যবস্থাগুলোতেই সর্বসাধারণ এবং ব্যক্তিগত অনুদানের ভিত্তিতে মিশ্র অর্থায়ন ঘটে[২২]। বেশিরভাগ বৈশ্বিক স্বাস্থ্য সেবা ব্যবস্থাগুলোতেই কর রাজস্বে র ভিত্তিতে (পর্তুগাল[২২], স্পেন, ডেনমার্ক, সুইডেনের মতো) প্রাথমিকভাবে অর্থায়িত হয়। জার্মানি, ফ্রান্স[২৩] এবং জাপানের[২৪] মতো কিছু দেশে একাধিক প্রদেয় ব্যবস্থা পরিচালনা করে যাতে স্বাস্থ্যসেবা ব্যবস্থাগুলো ব্যক্তিগত ও সর্বসাধারণের অনুদানের ভিত্তিতে পরিচালিত হয়। যাইহোক, বেশিরভাগ বেসরকারি তহবিলই নিয়োগকর্তা এবং কর্মচারীদের রীতিবদ্ধ অলাভজনক অসুস্থতা তহবিলে অনুদানের মাধ্যমে চলে। অনুদানসমূহ বাধ্যতামূলক এবং আইন অনুযায়ী নির্ধারিত হয়।
এছাড়াও একটি পার্থক্য পৌর ও জাতীয় স্বাস্থ্যসেবা তহবিল মধ্যে করা হয় । উদাহরণস্বরুপ, একটি নীতি এমন যে, স্বাস্থ্যসেবার বিশাল অংশই পৌরসভা দ্বারা অর্থায়িত হয় , একটি বিশাল সত্ত্বা; যেমনঃ পৌর সহযোগিতার বোর্ড অথবা রাষ্ট্র দ্বারা বিশেষত্ব স্বাস্থ্যসেবা প্রদান এবং সম্ভবত অর্থায়িত হয় এবং ঔষধপ্ত্র রাষ্ট্রীয় সংস্থা দ্বারা অর্থায়িত হয়।
বৈশ্বিক স্বাস্থ্যসেবা ব্যবস্থাগুলো বিনীতভাবে পুনঃবণ্টনযোগ্য। স্বাস্থ্যসেবা অর্থায়ন অগ্রগতি সামগ্রিক আয় বৈষম্যের জন্য সীমিত প্রভাব রয়েছে[২৫]।
বাধ্যতামূলক বীমা[সম্পাদনা]
সাধারণত বাসিন্দাদের আইন মাধ্যমে বীমা ক্রয় প্রয়োজনীয়তা প্রয়োগ করা হয়, কিন্তু কখনো কখনো সরকার বীমা সুবিধা প্রদান করে। কখনো পছন্দানুযায়ী একাধিক সর্বসাধারণের ও ব্যক্তিগত তহবিলের মাধ্যমে একটি প্রমিত সেবা (জার্মানিতে বিদ্যমান) এবং কখনো কেবলমাত্র একটি সার্বজনীন তহবিল থাকতে পারে (কানাডাতে বিদ্যমান)। সুইজারল্যান্ডের স্বাস্থ্যসেবা এবং মার্কিন রোগীর সুরক্ষা ও ব্যয়সাধ্য সুরক্ষা আইন বাধ্যতামূলক বীমা ব্যবস্থার উপর ভিত্তি করে প্রতিষ্ঠিত[২৬][২৭]।
জার্মানি, বেলজিয়াম ও নেদারল্যান্ডের মতো যেসব ইউরোপীয় দেশে ব্যক্তিগত বীমা ব্যবস্থা ও বৈশ্বিক স্বাস্থ্য সেবা সহাবস্থান করে, সেখানে যত দ্রুত সম্ভব তহবিলগুলোর মধ্যে ঝুঁকি, প্রতিকূল নির্বাচন সমস্যা এক ঝুঁকিপূর্ণ ক্ষতিপূরণের মাধ্যমে দমন করা হয়। এইভাবে, একটি ছোট ও প্রধানত স্বাস্থ্যবান জনগোষ্ঠীর তহবিল থেকে ক্ষতিপূরণ অংশে পরিশোধ করতে হয় এবং একটি পুরাতন ও প্রধানত কম স্বাস্থ্যবান জনগোষ্ঠীর তহবিল তা থেকে গ্রহণ করে। এই ভাবে, অসুস্থতা তহবিলে মূল্য প্রতিযোগিতা হয় এবং সেখানে উচ্চ ঝুঁকিপূর্ণ মানুষ বাদ দেওয়ায় কোনো সুবিধা নেই কেননা তাদের ঝুঁকি সমন্বয়কৃত মাথাপিছু পরিশোধের মাধ্যমে ক্ষতিপূরণ দেয়া হয়। তহবিলগুলোকে তাদের বীমাপত্র বাছাই কিংবা সুরক্ষা প্রত্যাখ্যান করার অনুমতি দেয়া হয় না, কিন্তু তারা প্রধানত মূল্য ও সেবায় প্রতিযোগিতা করে। কিছু দেশে মৌলিক সুরক্ষা স্তর সরকার কর্তৃক নির্ধারিত থাকে যা পরিবর্তনযোগ্য নয়[২৮]।
একসময়ে আয়ারল্যান্ড প্রজাতন্ত্রে ভিএইচআই কর্তৃক একটি "সামাজিক গুনমান নির্দেশ" পদ্ধতি ছিল যা কার্যকরভাবে একটি একক-প্রদায়ক বা সাধারণ ঝুঁকিপূর্ণ ব্যবস্থা। সরকার পরবর্তীতে কোনো ঝুঁকি অংশ ছাড়াই ভিএইচআই চালু করে। ফলত এটি বিভিন্ন বিদেশী কোম্পানিকে আইরিশ বাজারে প্রবেশ ও বাজারের অন্যান্য স্বাস্থ্য সুবিধার চাইতে কম মূল্যে স্বাস্থ্য বীমা যা পরে ভিএইচআই-এর খরচে উচ্চতর লাভ করে। পরবর্তীতে সরকার একটি পুলিং ব্যবস্থা দ্বারা সামাজিক গুনমান নির্দেশ এবং অন্তত একটি প্রধান বীমা কোম্পানী BUPA পুনঃপ্রবর্তন করে, তারপর আইরিশ বাজার থেকে প্রত্যাহার করে নেয়।
অর্থনীতিবিদদের দ্বারা প্রবর্তিত সম্ভাবনাময় সমাধানগুলো মধ্যে একক প্রদায়ক পদ্ধতি হিসেবে নিশ্চিত করে স্বাস্থ্য বীমা সার্বজনীন করার অন্যান্য উপায় রয়েছে, যেমনঃ সকল নাগরিকের প্রয়োজনীয় বীমা ক্রয় বা বীমা কোম্পানিগুলোর আলাদা বীমা প্রত্যাখ্যান বা ব্যক্তির মধ্যে মূল্য তারতম্য ক্ষমতা সীমিত করা[২৯][৩০]।
একক প্রদায়ক[সম্পাদনা]
একক প্রদায়ক স্বাস্থ্যসেবা একটি পদ্ধতি যাতে সরকার ব্যক্তিগত বীমাপ্রদানকারীদের চাইতে স্বাস্থ্য সুরক্ষার সকল খরচ জন্য বহন করে। একক প্রদায়ক পদ্ধতি বেসরকারী সংস্থা থেকে স্বাস্থ্য সেবার জন্য চুক্তি হতে পারে (কানাডার ব্যবস্থার মতো) অথবা মালিক ও স্বাস্থ্য সম্পদ এবং কর্মীদের চাকরি্র জন্য (স্বাস্থ্য ও সামাজিক সুরক্ষা আইনের আগে ইংল্যান্ডে যেমনটি ছিল)। এভাবেই "একক-প্রদায়ক" শুধুমাত্র তহবিল প্রক্রিয়া বর্ণনা করে এবং একক তহবিল থেকে একক জন অংশের স্বাস্থ্য সুরক্ষায় অর্থায়ন নির্দেশ করে এবং প্রদানের ধরন বা যাদের জন্য ডাক্তাররা কাজ করে তার উল্লেখ থাকে না। যদিও তহবিল ধারক সাধারণত রাষ্ট্র, একক প্রদায়ক কিছু অংশ একটি মিশ্র সরকারি-বেসরকারি পদ্ধতি ব্যবহার করে।
কর-ভিত্তিক অর্থায়ন[সম্পাদনা]
কর-ভিত্তিক অর্থায়নে কখনো কখনো স্বাস্থ্য সেবা ব্যবস্থায় ব্যক্তিগত অবদান বিভিন্ন করের মাধ্যমে প্রদান করে[৩১]। এগুলো সাধারণত পুরো জনসংখ্যা জুড়ে নেয়া হয়, যতক্ষ্ণ পর্যন্ত স্থানীয় সরকার কর রাজস্ব বৃদ্ধি কিংবা বজায় রাখে। কিছু দেশ (বিশেষতঃ যুক্তরাজ্য, কানাডা, আয়ারল্যান্ড, অস্ট্রেলিয়া, নিউজিল্যান্ড, ইতালি, স্পেন, পর্তুগাল এবং নরডিক দেশসমূহ) শুধুমাত্র করারোপণ থেকেই সরাসরি স্বাস্থ্যসেবা তহবিল গঠন করে। বীমা ভিত্তিক পদ্ধতির অন্তর্গত অন্যান্য দেশেগুলো কার্যকরভাবে সেই করারোপণ থেকে অর্থায়নে সামাজিক নিরাপত্তা ব্যবস্থা মাধ্যমে নিজেদের বিমা করতে অক্ষমদের বীমা ব্যয় মেটায়, সরাসরি তাদের চিকিৎসা বিল পরিশোধ করে বা ক্ষতিগ্রস্তদের জন্য বীমা প্রিমিয়ামের জন্য পরিশোধ করে।
সামাজিক স্বাস্থ্য বীমা[সম্পাদনা]
সামাজিক স্বাস্থ্য বীমা ব্যবস্থায় শ্রমিক, স্বনিযুক্ত, উদ্যোক্তা এবং সরকারি অবদান বাধ্যতামূলক ভিত্তিতে একটি কিংবা একাধিক তহবিলে জমা করা হয়। তহবিলগুলো সাধারণত একটি নির্দিষ্ট সুবিধা প্যাকেজের লক্ষ্যে সরকারি এবং বেসরকারি খাতের চুক্তি। এই তহবিল্গুলোর মাধ্যমে কিংবা কেবলমাত্র স্বাস্থ্য মন্ত্রণালয়ের রক্ষিত দায়িত্বে প্রতিষেধক কিংবা জনস্বাস্থ্য সুরক্ষা প্রদান করা হয়ে থাকে। সামাজিক স্বাস্থ্য বীমা ব্যবস্থার মধ্যে কিছু কাজকর্ম কোনো সংস্থা কিংবা বেসরকারি অসুস্থতা তহবিলের মাধ্যমে কিংবা কিছু ক্ষেত্রে বেসরকারি স্বাস্থ্য বীমা প্রতিষ্ঠানগুলোর মাধ্যমে নিষ্পন্ন করা হয়ে থাকে।
বেসরকারি বীমা[সম্পাদনা]
ব্যক্তিগত স্বাস্থ্য বীমা ব্যবস্থায় বীমা কোম্পানিগুলোকে প্রিমিয়াম (বীমার অর্থ) নিয়োগকর্তা, সমিতি, ব্যক্তি ও পরিবার থেকে সরাসরি প্রদান করা হয়, যা তাদের সদস্যপদ ঝুঁকি জমা করে। বেসরকারি বীমাতে মুনাফা সংস্থা, অলাভজনক সংস্থা এবং সামাজিক স্বাস্থ্য বীমা প্রতিষ্ঠানগুলোর জন্য বিক্রয়কৃত বাণিজ্যিক নীতিসমূহ অন্তর্ভুক্ত থাকে। সাধারণত, সামাজিক বীমা কর্মসূচীর বিপরীতে বেসরকারি বীমা ঐচ্ছিক যা বাধ্যতামূলক হতে থাকে[৩২]।
কিছু দেশে বৈশ্বিক সুরক্ষা , বেসরকারি বীমা কখনো কিছু স্বাস্থ্য সংক্রান্ত শর্তাবলি, যেগুলো ব্যয়বহুল এবং সরকারি স্বাস্থ্য সুরক্ষা ব্যবস্থা প্রদান করতে পারে, সেগুলো বাদ দেয়। উদাহরণস্বরুপ, যুক্তরাজ্যের স্বাস্থ্য সুরক্ষা প্রদানকারী মধ্যে অন্যতম বৃহত্তর বিইউপিএ ,যার সর্বাধিক সুরক্ষা নীতি থাকা সত্ত্বেও বাদ দেয়া নীতির দীর্ঘ তালিকা রয়েছে[৩৩], যার বেশিরভাগই জাতীয় স্বাস্থ্য সেবা কর্তৃক নিয়মিতভাবে প্রদান করা হয়। যুক্তরাষ্ট্রে রেনাল ব্যর্থতার শেষ পর্যায়ের জন্য ডায়ালাইসিস চিকিৎসার সাধারণত জন্য সরকার কর্তৃক খরচ প্রদান করা হয়, বীমা সংস্থা দ্বারা নয় । বেসরকারিভাবে মেডিকেয়ার (মেডিকেয়ার সুবিধা) প্রাপ্তরা এক্ষেত্রে ব্যতিক্রম এবং তারা অবশ্যই তাদের ডায়ালাইসিসের জন্য আর্থিক অনুদান পেতে বাধ্য, কিন্তু শেষ পর্যায়ের কিডনি ব্যর্থতার রোগীরা সাধারণত মেডিকেয়ার সুবিধা পরিকল্পনা ক্রয় করতে পারে না[৩৪]।
ভারতের পরিকল্পনা কমিশনও দেশটির বৈশ্বিক স্বাস্থ্য সুরক্ষা অর্জন অন্তর্ভুক্ত করতে সুপারিশ করেছে[৩৫]। সাধারণ কর রাজস্ব বর্তমানে সব মানুষের অপরিহার্য স্বাস্থ্য প্রয়োজনীয়তা পূরণ করার জন্য ব্যবহার করা হয়।
সমাজ-ভিত্তিক স্বাস্থ্য বীমা[সম্পাদনা]
সমাজ-ভিত্তিক স্বাস্থ্য বীমা হলো একটি বিশেষ গঠনের বেসরকারি স্বাস্থ্য বীমা ব্যবস্থা যার কখনো উতপত্তি ঘটেছে যদি আর্থিক ঝুঁকি সুরক্ষা ব্যবস্থাপ্নার একটি সীমিত প্রভাব থাকে। একটি নির্দিষ্ট সমাজের স্বতন্ত্র সদস্যদের একটি সমষ্টিগত স্বাস্থ্য তহবিলে জমা দিতে হয়, যা থেকে তারা যখন তাদের চিকিৎসা সেবা প্রয়োজন, তখন উত্তোলন করতে পারে। অবদানসমূহের ঝুঁকি সম্পৃক্ততা থাকে না হয়, এবং সেখানে সাধারণত এই পরিকল্পনার চলমান সম্প্রদায়ের একটি উচ্চ পর্যায়ের সম্পৃক্ততা থাকে।
বাস্তবায়ন এবং তুলনা[সম্পাদনা]

বৈশ্বিক স্বাস্থ্যসেবা ব্যবস্থাগুলো সেবা এবং স্বাস্থ্য বীমায় সরকারের সম্পৃক্ততার মাত্রা অনুযায়ী পরিবর্তিত হয়। যুক্তরাজ্য, স্পেন, ইতালি, অস্ট্রেলিয়া এবং নরডিক দেশগুলোর মতো কিছু দেশে তত্ত্বাবধায়ন বা স্বাস্থ্য সুরক্ষা সেবা প্রদানের ক্ষেত্রে উচ্চ মাত্রায় সরকারের সম্পৃক্ততা থাকে এবং প্রাপ্তি অধিকার বীমা ক্রয়ের উপর নির্ভরশীল নয়, নাগরিক সুবিশার উপর ভিত্তি করে প্রদান করা হয়। অন্য দেশগুলোতে বেতন বা আয় এর সাথে সম্পর্কিত এবং সাধারণত নিয়োগকর্তা ও সুবিধাভোগী যৌথভাবে অর্থায়নে সহায়ক বীমা হারের সঙ্গে বাধ্যতামূলক স্বাস্থ্যের উপর ভিত্তি করে আরো অনেক বহুত্ববাদী বিতরণ ব্যবস্থা আছে ।
কখনও কখনও স্বাস্থ্য তহবিল একটি বীমা প্রিমিয়াম মিশ্রণ থেকে, বেতন সম্পর্কিত বাধ্যতামূলক নিয়ন্ত্রিত অসুস্থতা তহবিলে কর্মচারী এবং/অথবা নিয়োগকারীদের দ্বারা, এবং সরকারি করের দ্বারা সংগ্রহ করা হয়। এই বীমা ভিত্তিক পদ্ধতিগুলো বেসরকারি বা সরকারি চিকিৎসা প্রদানকারীদের পারস্পরিক বা প্রকাশ্যে মালিকানাধীন চিকিৎসা বীমার মাধ্যমে প্রায়ই উচ্চ নিয়ন্ত্রিত হারে পরিষোধ করে থাকে। নেদারল্যান্ডস ও সুইজারল্যান্ডের মতো কিছু দেশে ব্যক্তিগত মালিকানাধীন কিন্তু উচ্চ নিয়ন্ত্রিত বেসরকারি বীমা প্রদানকারীদের মাধ্যমে চালনা করা হয়, যা বীমার বাধ্যতামূলক উপাদান লাভ করতে অনুমতি প্রাপ্ত নয় কিন্তু সম্পূরক বীমা বিক্রি করে লাভ করতে পারে।
বৈশ্বিক স্বাস্থ্যসেবা একটি বিশাল ধারণা যা অসংখ্য উপায়ে বাস্তবায়িত হয়ে আসছে। এসকল কর্মসূচীর একটি সাধারণ বৈশিষ্ট্য হলো কিছু রাষ্ট্রীয় উদ্যোগ যা স্বাস্থ্য সেবা ব্যবস্থার সম্প্রসারণ ও ন্যূনতম মানদণ্ড প্রণয়নের লক্ষ্য। আইন, প্রবিধান এবং করারোপণ মাধ্যমে সার্বজনীন স্বাস্থ্যসেবার সর্বাধিক বাস্তবায়ন হয়ে থাকে। আইন এবং প্রবিধান নির্ধারণ করে কি সেবা প্রদান করা আবশ্যক, কাদের এবং কিসের ভিত্তিতে। সাধারণত, কিছু খরচ সময়ে রোগীর দ্বারা বহন করা হয়। কিন্তু খরচের স্থুল অংশ বাধ্যতামূলক বীমা এবং কর রাজস্বের সংমিশ্রণ থেকে আসে। কর রাজস্বের সম্পূর্ণ বাইরে কিছু কর্মসূচীর জন্য অর্থ প্রদান করা হয়। অন্যক্ষেত্রে, কর রাজস্ব হতদরিদ্রদের জন্য বীমা তহবিল গঠনের জন্য অথবা যাদের দীর্ঘস্থায়ী চিকিতসা প্রয়োজন তাদের জন্য ব্যবহৃত হয়।
২০০৩ সালে যুক্তরাজ্যের জাতীয় নিরীক্ষা দপ্তর ১০টি উন্নত দেশের ১০ ভিন্ন স্বাস্থ্য সেবা ব্যবস্থার মধ্যে, ৯টি বৈশ্বিক ব্যবস্থার সাথে ১টি অ-সার্বজনীন পদ্ধতির(যুক্তরাষ্ট্র) এবং তাদের আপেক্ষিক খরচ ও মুখ্য স্বাস্থ্যগত ফলাফলের আন্তর্জাতিক তুলনা প্রকাশ করে[৩৬]। বৈশ্বিক স্বাস্থ্যসেবা সমৃদ্ধ ১৬টি দেশের একটি বিস্তৃত আন্তর্জাতিক তুলনা বিশ্ব স্বাস্থ্য সংস্থা কর্তৃক ২০০৪ সালে প্রকাশিত হয়[৩৭]। কিছুক্ষেত্রে স্বাস্থ্য সেবা ব্যবস্থার ব্যবস্থাপনায় সরকারি হস্তক্ষেপ অন্তর্ভুক্ত থাকে, কিন্তু বেশিরভাগ দেশেই বৈশ্বিক স্বাস্থ্য সেবা প্রদানের ক্ষেত্রে সরকারি-বেসরকারি মিশ্র উদ্যোগ ব্যবহৃত হয়।
তথ্যসূত্র[সম্পাদনা]
- ↑ Stuckler, David; Feigl, Andrea B.; Basu, Sanjay; McKee, Martin (নভেম্বর ২০১০)। "The political economy of universal health coverage. Background paper for the First Global Symposium on Health Systems Research, 16–19 November 2010, Montreaux, Switzerland" (পিডিএফ)। Pacific Health Summit। Seattle: National Bureau of Asian Research। পৃষ্ঠা 16। ১৫ ফেব্রুয়ারি ২০১৭ তারিখে মূল (পিডিএফ) থেকে আর্কাইভ করা। সংগ্রহের তারিখ ১৫ মার্চ ২০১৭।
Figure 2. Global Prevalence of Universal Health Care in 2009; 58 countries: Andorra, Antigua, Argentina, Armenia, Australia, Austria, Azerbaijan, Bahrain, Belarus, Belgium, Bosnia and Herzegovina, Botswana, Brunei Darussalam, Bulgaria, Canada, Chile, Costa Rica, Croatia, Cuba, Cyprus, Czech Republic, Denmark, Estonia, Finland, France, Germany, Greece, Hungary, Iceland, Ireland, Israel, Italy, Japan, Kuwait, Luxembourg, Moldova, Mongolia, Netherlands, New Zealand, Norway, Oman, Panama, Portugal, Romania, Singapore, Slovakia, Slovenia, South Korea, Spain, Sweden, Switzerland, Taiwan, Thailand, Tunisia, UAE, Ukraine, United Kingdom, Venezuela.
- ↑ ক খ World Health Organization (নভেম্বর ২২, ২০১০)। "The world health report: health systems financing: the path to universal coverage"। Geneva: World Health Organization। আইএসবিএন 978-92-4-156402-1। সংগ্রহের তারিখ এপ্রিল ১১, ২০১২।
- ↑ "Universal health coverage (UHC)"। সংগ্রহের তারিখ নভেম্বর ৩০, ২০১৬।
- ↑ White F. Primary health care and public health: foundations of universal health systems. Med Princ Pract 2015;24:103-116. ডিওআই:10.1159/000370197
- ↑ http://content.healthaffairs.org/content/10/3/71.full.pdf
- ↑ OECD Reviews of Health Systems OECD Reviews of Health Systems: Russian Federation 2012, p. 38
- ↑ ক খ গ Abel-Smith, Brian (১৯৮৭)। "Social welfare; Social security; Benefits in kind; National health schemes"। The new Encyclopaedia Britannica (15th সংস্করণ)। Chicago: Encyclopaedia Britannica। আইএসবিএন 0-85229-443-3। সংগ্রহের তারিখ সেপ্টেম্বর ৩০, ২০১৩।
- ↑ Richards, Raymond (১৯৯৩)। "Two Social Security Acts"। Closing the door to destitution: the shaping of the Social Security Acts of the United States and New Zealand। University Park: Pennsylvania State University Press। পৃষ্ঠা 14। আইএসবিএন 978-0-271-02665-7। সংগ্রহের তারিখ মার্চ ১১, ২০১৩।
Mein Smith, Philippa (২০১২)। "Making New Zealand 1930–1949"। A concise history of New Zealand (2nd সংস্করণ)। Cambridge: Cambridge University Press। পৃষ্ঠা 164–165। আইএসবিএন 978-1-107-40217-1। সংগ্রহের তারিখ মার্চ ১১, ২০১৩। - ↑ Serner, Uncas (১৯৮০)। "Swedish health legislation: milestones in reorganisation since 1945"। Heidenheimer, Arnold J.; Elvander, Nils; Hultén, Charly। The shaping of the Swedish health system। New York: St. Martin's Press। পৃষ্ঠা 103। আইএসবিএন 0-312-71627-3।
Universal and comprehensive health insurance was debated at intervals all through the Second World War, and in 1946 such a bill was voted in Parliament. For financial and other reasons, its promulgation was delayed until 1955, at which time coverage was extended to include drugs and sickness compensation, as well.
- ↑ Kuhnle, Stein; Hort, Sven E.O. (সেপ্টেম্বর ১, ২০০৪)। "The developmental welfare state in Scandinavia: lessons to the developing world"। Geneva: United Nations Research Institute for Social Development। পৃষ্ঠা 7। সংগ্রহের তারিখ মার্চ ১১, ২০১৩।
- ↑ Evang, Karl (১৯৭০)। Health services in Norway. English version by Dorothy Burton Skårdal (3rd সংস্করণ)। Oslo: Norwegian Joint Committee on International Social Policy। পৃষ্ঠা 23। ওসিএলসি 141033।
Since 2 July 1956 the entire population of Norway has been included under the obligatory health national insurance program.
- ↑ Gannik, Dorte; Holst, Erik; Wagner, Mardsen (১৯৭৬)। "Primary health care"। The national health system in Denmark। Bethesda: National Institutes of Health। পৃষ্ঠা 43–44। সংগ্রহের তারিখ মার্চ ১১, ২০১৩।
- ↑ Alestalo, Matti; Uusitalo, Hannu (১৯৮৭)। "Finland"। Flora, Peter। Growth to limits: the Western European welfare states since World War II, Vol. 4 Appendix (synopses, bibliographies, tables)। Berlin: Walter de Gruyter। পৃষ্ঠা 137–140। আইএসবিএন 3-11-011133-0। সংগ্রহের তারিখ মার্চ ১১, ২০১৩।
- ↑ Taylor, Malcolm G. (১৯৯০)। "Saskatchewan medical care insurance"। Insuring national health care: the Canadian experience। Chapel Hill: University of North Carolina Press। পৃষ্ঠা 96–130। আইএসবিএন 0-8078-1934-4।
Maioni, Antonia (১৯৯৮)। "The 1960s: the political battle"। Parting at the crossroads: the emergence of health insurance in the United States and Canada। Princeton: Princeton University Press। পৃষ্ঠা 121–122। আইএসবিএন 0-691-05796-6। সংগ্রহের তারিখ সেপ্টেম্বর ৩০, ২০১৩। - ↑ Kaser, Michael (১৯৭৬)। "The USSR"। Health care in the Soviet Union and Eastern Europe। Boulder, Colo.: Westview Press। পৃষ্ঠা 38–39, 43। আইএসবিএন 0-89158-604-0।
Roemer, Milton Irwin (১৯৯৩)। "Social security for medical care"। National health systems of the world: Volume II: The issues। Oxford: Oxford University Press। পৃষ্ঠা 94। আইএসবিএন 0-19-507845-4। সংগ্রহের তারিখ সেপ্টেম্বর ৩০, ২০১৩।
Denisova, Liubov N. (২০১০)। "Protection of childhood and motherhood in the countryside"। Mukhina, Irina। Rural women in the Soviet Union and post-Soviet Russia। New York: Routledge। পৃষ্ঠা 167। আইএসবিএন 0-203-84684-2। সংগ্রহের তারিখ সেপ্টেম্বর ৩০, ২০১৩। - ↑ "Austerity and the Unraveling of European Universal Health Care - Dissent Magazine"। সংগ্রহের তারিখ নভেম্বর ৩০, ২০১৬।
- ↑ Bärnighausen, Till; Sauerborn, Rainer (মে ২০০২)। "One hundred and eighteen years of the German health insurance system: are there any lessons for middle- and low-income countries?"। Social Science & Medicine। 54 (10): 1559–1587। ডিওআই:10.1016/S0277-9536(01)00137-X। পিএমআইডি 12061488।
Busse, Reinhard; Riesberg, Annette (২০০৪)। "Germany" (পিডিএফ)। Health Care Systems in Transition। Copenhagen: WHO Regional Office for Europe, European Observatory on Health Systems। 6 (9)। আইএসএসএন 1020-9077। মার্চ ২১, ২০২০ তারিখে মূল (পিডিএফ) থেকে আর্কাইভ করা। সংগ্রহের তারিখ অক্টোবর ৮, ২০১৩।
Carrin, Guy; James, Chris (জানুয়ারি ২০০৫)। "Social health insurance: key factors affecting the transition towards universal coverage" (পিডিএফ)। International Social Security Review। 58 (1): 45–64। ডিওআই:10.1111/j.1468-246X.2005.00209.x। সংগ্রহের তারিখ অক্টোবর ৮, ২০১৩।
Hassenteufel, Patrick; Palier, Bruno (ডিসেম্বর ২০০৭)। "Towards neo-Bismarckian health care states? Comparing health insurance reforms in Bismarckian welfare systems" (পিডিএফ)। Social Policy & Administration। 41 (6): 574–596। ডিওআই:10.1111/j.1467-9515.2007.00573.x। এপ্রিল ১২, ২০১৯ তারিখে মূল (পিডিএফ) থেকে আর্কাইভ করা। সংগ্রহের তারিখ অক্টোবর ৮, ২০১৩।
Green, David; Irvine, Benedict; Clarke, Emily; Bidgood, Elliot (জানুয়ারি ২৩, ২০১৩)। "Healthcare systems: Germany" (পিডিএফ)। London: Civitas। ৫ অক্টোবর ২০১৩ তারিখে মূল (পিডিএফ) থেকে আর্কাইভ করা। সংগ্রহের তারিখ অক্টোবর ৮, ২০১৩। - ↑ "WHO - Rocky road from the Semashko to a new health model"। সংগ্রহের তারিখ নভেম্বর ৩০, ২০১৬।
- ↑ "Universal health insurance coverage for 1.3 billion people: What accounts for China's success?"। Health Policy। 119: 1145–1152। ডিওআই:10.1016/j.healthpol.2015.07.008।
- ↑ Eagle, William। "Developing Countries Strive to Provide Universal Health Care"। এপ্রিল ৪, ২০১৬ তারিখে মূল থেকে আর্কাইভ করা। সংগ্রহের তারিখ নভেম্বর ৩০, ২০১৬।
- ↑ "Universal Healthcare on the rise in Latin America"। সংগ্রহের তারিখ নভেম্বর ৩০, ২০১৬।
- ↑ ক খ Bentes, Margarida; Dias, Carlos Matias; Sakellarides, Sakellarides; Bankauskaite, Vaida (২০০৪)। "Health care systems in transition: Portugal" (পিডিএফ)। Copenhagen: WHO Regional Office for Europe on behalf of the European Observatory on Health Systems and Policies। জানুয়ারি ২৬, ২০১০ তারিখে মূল (পিডিএফ) থেকে আর্কাইভ করা। সংগ্রহের তারিখ আগস্ট ৩০, ২০০৬।
- ↑ Physicians for a National Health Program (২০০৪)। "International health systems"। Chicago: Physicians for a National Health Program। সংগ্রহের তারিখ নভেম্বর ৭, ২০০৬।
- ↑ Chua, Kao-Ping (ফেব্রুয়ারি ১০, ২০০৬)। "Single payer 101" (পিডিএফ)। Sterling, Virginia: American Medical Student Association। ২৪ অক্টোবর ২০০৬ তারিখে মূল (পিডিএফ) থেকে আর্কাইভ করা। সংগ্রহের তারিখ নভেম্বর ৭, ২০০৬।
- ↑ Glied, Sherry A. (মার্চ ২০০৮)। "Health care financing, efficiency, and equity. Working Paper 13881" (পিডিএফ)। Cambridge, Massachusetts: National Bureau of Economic Research। সংগ্রহের তারিখ মার্চ ২৫, ২০০৮।
- ↑ Tomasky, Michael (মার্চ ২১, ২০১০)। "Healthcare vote: Barack Obama passes US health reform by narrow margin"। Michael Tomasky's blog। London: The Guardian। সংগ্রহের তারিখ মার্চ ২৩, ২০১০।
- ↑ Roy, Avik। "Switzerland - a case study in consumer driven health care"। Forbes।
- ↑ Varkevisser, Marco; van der Geest, Stéphanie (২০০২)। "Competition among social health insurers: a case study for the Netherlands, Belgium and Germany" (পিডিএফ)। Research in Healthcare Financial Management। 7 (1): 65–84। মে ১৬, ২০১৩ তারিখে মূল (পিডিএফ) থেকে আর্কাইভ করা। সংগ্রহের তারিখ নভেম্বর ২৮, ২০০৭।
- ↑ Rothschild, Michael; Stiglitz, Joseph (নভেম্বর ১৯৭৬)। "Equilibrium in competitive insurance markets: an essay on the economics of imperfect information" (পিডিএফ)। Quarterly Journal of Economics। 90 (4): 629–649। জেস্টোর 1885326। ডিওআই:10.2307/1885326। ডিসেম্বর ৩, ২০০৮ তারিখে মূল (পিডিএফ) থেকে আর্কাইভ করা। সংগ্রহের তারিখ মার্চ ২০, ২০০৭।
- ↑ Belli, Paolo (মার্চ ২০০১)। "How adverse election affects the health insurance market. Policy Research Working Paper 2574" (পিডিএফ)। Washington, D.C.: World Bank। সংগ্রহের তারিখ মার্চ ২০, ২০০৭।
- ↑ single-payer, Merriam Webster Dictionary
- ↑ World Health Organization (২০০৮)। "Health financing mechanisms: private health insurance"। Geneva: World Health Organization। ৯ অক্টোবর ২০১০ তারিখে মূল থেকে আর্কাইভ করা। সংগ্রহের তারিখ এপ্রিল ১১, ২০১২।
- ↑ Bupa (২০১০)। "Individuals: Health and life cover: Health care select 1: Key features of this health insurance plan: What's covered? What's not covered?"। London: Bupa। ৯ এপ্রিল ২০১০ তারিখে মূল থেকে আর্কাইভ করা। সংগ্রহের তারিখ এপ্রিল ১১, ২০১০।
- ↑ Centers for Medicare & Medicaid Services (২০১০)। "Medicare coverage of kidney dialysis & kidney transplant services" (পিডিএফ)। Baltimore: Centers for Medicare & Medicaid Services। ২৭ মে ২০১০ তারিখে মূল (পিডিএফ) থেকে আর্কাইভ করা। সংগ্রহের তারিখ এপ্রিল ১১, ২০১০।
- ↑ Varshney, Vibha; Gupta, Alok; Pallavi, Aparna (সেপ্টেম্বর ৩০, ২০১২)। "Universal health scare"। Down To Earth। New Delhi: Society for Environmental Communications। জুলাই ৯, ২০১৫ তারিখে মূল থেকে আর্কাইভ করা। সংগ্রহের তারিখ সেপ্টেম্বর ২৫, ২০১২।
- ↑ National Audit Office (ফেব্রুয়ারি ১, ২০০৩)। "International health comparisons: a compendium of published information on healthcare systems, the provision of health care and health achievement in 10 countries"। London: National Audit Office। সংগ্রহের তারিখ নভেম্বর ৭, ২০০৭।
- ↑ Grosse-Tebbe, Susanne; Figueras, Josep (২০০৪)। "Snapshots of health systems: the state of affairs in 16 countries in summer 2004" (পিডিএফ)। Copenhagen: World Health Organization on behalf of the European Observatory on Health Systems and Policies। ২৬ সেপ্টেম্বর ২০০৭ তারিখে মূল (পিডিএফ) থেকে আর্কাইভ করা। সংগ্রহের তারিখ নভেম্বর ৭, ২০০৭।
বহিঃসংযোগ[সম্পাদনা]
- Achieving Universal Health Care (July 2011). MEDICC Review: International Journal of Cuban Health and Medicine 13 (3). Theme issue: authors from 19 countries on dimensions of the challenges of providing universal access to health care.
- Catalyzing Change: The System Reform Costs of Universal Health Coverage (November 15, 2010). New York: The Rockefeller Foundation. Report on the feasibility of establishing the systems and institutions needed to pursue UHC.
- Physicians for a National Health Program Chicago: PNHP. A group of physicians and health professionals who support single-payer reform.
- UHC Forward[স্থায়ীভাবে অকার্যকর সংযোগ] Washington, D.C.: Results for Development Institute. Portal on universal health coverage.
